医学免疫学教学心得
医学免疫学教学经验心得
佚名
医学免疫学是一门涉及基础医学、临床医学和生物学等多种学科的重要基础学科,它具有横跨性、网络性、实践性、进展更新快等特点,同时它又以其繁杂的内容、抽象的理论概念和繁多的英文缩写符号常使学生望而生畏。若采用传统的填鸭式灌输式教学方法讲授这门课,等于是把初学者遥遥拒之于“医学免疫学”大门之外,想拉也拉不进来。随着社会的极大发展,全社会对于教育有了全新的认识并提出了更高的要求。现代教学理念发生了根本的变化,改变了以往的以教材为中心,以教师为主体的传统教学理念,而转变为“以学生为本,以学生为学习主体”,“以培养学生综合素质为目的”的全新教学理念。话容易讲,但做起来难。我常常思考着如何在医学免疫学这门课程的大班课教学中,实实在在地执行“以学生为本、以学生为主体”的教学理念呢?我在教学实践中一直坚持“换位思考”,即将自己视作一名初学者,希望老师怎样教授,自己愿意怎样学,通过“换位思考”,我在免疫学教学中总结出了以下几点心得。
一、 授之以鱼,不如授之以渔
在科学技术飞速发展、知识成倍增长的信息时代,简单地依靠老师讲是绝不可能把一门学科的全部知识教给学生的。因此,让学生学会学习已经成为现代素质教育的基本要求之一。教员在课堂上传授知识的同时要注重对学生的学法指导,即教给他们学习的方法,培养其学习能力,使其学会学习。学法指导是课堂教学的重要环节,是使课堂教学进入素质教育领域的重要方面。我非常重视学生的自学能力,如何通过课堂教学培养其自学能力呢?我有几点做法:第一,在绪论教学中,让学生较好地了解医学免疫学的知识结构特点以及科学的学习方法。首先从学生角度出发强调这门课程的重要性,比如我经常说:目前临床上所能见到的疾病几乎都与免疫有一定关系。让学生认识到如果以后要当好一名医生,要会看病和治病,必须具备扎实的医学免疫学基础知识,要让学生不要为考试而学,而要为构建自己完善的知识理论体系而学。然后,利用简单的结构图给学生介绍医学免疫学的知识梗概,各章节之间的内在联系。让学生了解医学免疫学与解剖学、组织胚胎学等研究形态学的课程有很大的区别,不仅是机制多、抽象概念多,而且知识更新速度很快,因此学习起来有一定难度。最后,告诉学生正确的学习方法和技巧。要求学生学会归纳总结,前后比较,纵横联系,理解记忆,切忌浮于表面的死记硬背;要求学生学会与其他学科间紧密联系,学会用动态的、发展的、创造性的眼光来对待每个知识点;要求学生多写英文单词,多用英文单词,做到“多想、多看、多读、多用”。第二,让学生养成良好的预习习惯。我要求学生做好预习笔记,让学生通过自己预习,记录下自己认为学懂的知识点,并找出新知识点与旧知识点间的内在联系,最后提出自己的疑问。只有学生真正做好预习了,才能在课堂上占据主动位置,有的放矢地获取自己想要的知识或答案。第三,让学生在每次课后及时归纳总结重点和难点,并给学生适当布置一些拓展性强的思考题,指导学生通过自学、前后联系、查阅参考资料等,找到答案。
在教学过程中,教师不仅要向学生传授知识,重要的是引导学生掌握学科结构、启发学生了解掌握知识的过程、弄清获取知识的方法,从而使学生掌握科学的学习方法,具有对知识的学习能力、选择能力和创造能力,真正达到“授之以鱼,不如授之以渔”的教学目的。
二、 注重启发式课堂教学
疑问、矛盾、问题是思维的“启发剂”,它能有力地调动学生思维的积极性和主动性。因此以问题为中心展开启发式教学,是切实体现学生的学习主体地位的一种教学策略。挖掘教学素材中的启发性因素,提出一些有利于学生发展的关键问题,形成一条由问题构成的教学主线是教师在备课中应好好把握的。在教学中,我要讲授一个新的概念或机制时,往往是先举实例,根据实例提出问题,由此逐步启发、引导学生自己归纳总结出概念。比如,我在讲授超敏反应的内容时,我会先将临床上常见的一种过敏性疾病的临床表现介绍给学生,然后提出问题,为什么会有这些表现,其发病机制是什么呢?引导学生思考。又如,免疫学发展史上的许多重大发现都源于偶然因素,但幸运之神只会垂青于有心之人,也就是善于观察、善于发现现象和问题的人。因此在讲课过程中我会适当穿插一些故事:如抗体的发现是由于观察到再次感染白喉杆菌动物的血清中存在“杀菌素”。通过讲述一些诺贝尔奖获得者取得的成就及其研究过程,能让学生了解科学家们敏锐的感觉、巧妙的构思、创造性的方法以及严密的逻辑,使学生在学到知识的同时受到启迪,对激发学生的主动学习热情和创造力都起到了很好的效果。
三、奠定和谐的师生情感基础,营造愉快的课堂氛围
由于医学免疫学这门课程本身机制多、概念多、抽象深奥,如果教师作为课堂教学的主导者以高高在上的姿态,满嘴陌生的术语站在讲台上“说书”的话,只能是让学生们感觉在听“天书”,也在第一时间丧失了学习这门课程的兴趣。因此教师更应该作为一个益友参与到教学活动中来,用具有亲和力的表情,通俗易懂、抑扬顿挫的语言,优雅大方的姿态,无形中感染学生的情绪。同时,教学过程中尽量做到尊重学生、爱护学生,多引导、多鼓励,热情以待,以情感人,以理服人,使学生对教师产生亲切感,拉拢学生与教师间的距离,更重要的是在教师与学生间架起了相互信任、互相配合、相互理解的情感桥梁。
教学方法和手段的应用上也必须为营造愉快和谐的课堂氛围服务。对于看不见摸不着的概念和机制,尽量采用形象的动画,幽默风趣的比喻和姿体语言,穿插一些妙趣横生的小故事等,起到活跃课堂气氛的作用。生动的比喻带给学生对免疫学抽象概念的形象理解,同时结合多媒体的教学方法,理论知识与图像动画结合,将关键的、难以理解的知识深入浅出地介绍给同学,使得免疫课程生动有趣,使学生易于接受有关理论知识,取得事半功倍的效果。比如在上绪论课讲免疫系统时时,可将机体比作一个国家,而免疫系统就是这个国家的军队,其任务是抵御病毒、细菌、寄生虫对机体的侵袭。这个部队有着有完善的兵种,有着常规和现代化武器,军事设施(这代表各种免疫器官、免疫细胞和免疫分子)等等。尽管如此,还是可能出现一些问题:战争会对平民造成伤害,这就导致了超敏反应的发生;遇到无能的军队造成了免疫缺陷病;叛军作乱会导致自身免疫病的发生。通过这一系列形象的类比,枯燥的免疫学概念变得生动易懂,学生自然而然进入角色,积极思考,也就记忆深刻,学习兴趣也就提高了
四、开展第二课堂教学,注重学生创新意识以及科研思维的培养
学生时代精力旺盛,应该及早接受创造性教育,而让学生早日接触科研工作,是创造性教育的重要途径。对于本科五年制的学生,我要求他们自愿组合成第二课堂学习小组,经共同讨论后提出共同感兴趣的问题,并确定拟撰写的主题和方向,然后通过小组成员的共同查阅文献以及分析讨论文献,最后共同完成免疫学前沿进展综述的撰写,综述成绩最后将计入这门课的结业成绩。为此,我们也专门开展了一个关于如何利用网络资源查找专业文献的第二课堂专题讲座。爱因斯坦说,“提出一个问题,往往比解决一个问题更重要”。对于免疫学目前还没有定论的现象或机制,我们鼓励学生充分发挥想象力,仁者见仁,智者见智,提出各自的见解和观点,再鼓励学生动脑动手,通过查阅相关的中英文文献验证(解决)他们所提出的设想(问题)。通过这样的训练,从学生提出问题到通过查文献、读文献、最后总结归纳获得对该问题的全面认识过程,可培养他们搜集资料的能力、外语阅读和翻译能力、逻辑思维能力、综合归纳能力以及文字表达能力。本学期,学员参加第二课堂活动非常积极踊跃,通过第二课堂活动撰写并综述40 篇。
五、关于PBL教学的一点思考
PBL 教学,即“基于问题的学习”是西方医学教学采用的主要方法,是一种正真意义上的以学生为学习主体的教学策略,与一般意义上的启发式教学有着较大的区别。PBL对于培养学生的自学能力和终生学习能力有重要作用,非常适合小班课的教学。国内许多院校也在探索使用这种方法,但大都只能算作围绕问题的启发式教学,教师讲得时间多,学生自学时间少,根本算不上PBL教学。我认为在医学免疫学教学过程中除了理论课和实验课以外,非常有必要专门安排一些小班的学生案例讨论课或者科研文献指导阅读课。案例讨论课中所需的案例是由教员在深入分析了学生所学的前导课程以及现有专业知识背景的基础上经过反复推敲,精心编写的,这些案例最好围绕肿瘤免疫、感染免疫、自身免疫、超敏反应、移植免疫、免疫缺陷等内容展开,可以很好地将免疫学知识理论体系与临床疾病紧密联系起来,学生的参与积极性会很高。学生围绕案例,在教员的引导下提出问题,然后进行分组讨论。学生根据所学知识,归纳病例的临床特点,并重点讨论分析发病机制,最后各组选择一名代表进行总结式发言。教员在其中起辅助、顺势引导的作用,必要时进行一些说明和背景知识的补充。在学生充分发表观点之后,教员对结果进行分析和总结,纠正错误和不足,对难点深入讲解。而科研文献指导阅读课,则由教员首先简要介绍某个热点问题的研究背景及已有的假设,引导学生思考并鼓励其自行设计出可能的验证性试验方案,然后将事先准备好的一篇证明该假说的经典论文分发给学生,让学生自己阅读文献,整理出文献的基本框架和内在逻辑,并提出文中实验设计巧妙在何处?还存在什么问题?与自己最初的设想是否有差异?最后,老师归纳总结。这种小班课的训练,可以较好地促进学生理解、认知、探索、发现以及想象和表现的欲望,并且培养学生的科研意识、科研思维及创新的能力。这个过程也将是一个教学相长的过程,教师也可从中开阔教学思路,提高教学水平,促进教师学习最新理论进展,并且学习周边相关专业知识等等。
六、结语
虽然医学免疫学是一门抽象、逻辑性强的学科,但我相信只要我们在教学中将“以学生发展为本”、“学生为主体,教师为主导”等教育理念贯彻始终,灵活运用多种教学方法、教学手段和教学形式,在教学过程的各个环节,有计划、有目的地培养和激发学生的学习兴趣,唤起学生强烈的求知欲望,就可营造良好的课堂气氛,使学生不再觉得免疫学像“天书”一样枯燥难懂。现代免疫学处在一个迅速发展的时期,新理论层出不穷,许多疾病从免疫学的角度思考从而获得了新的、更合理的解释,新型的疾病预防与治疗手段从免疫方面获得了突破等等。对于教授这门课程的教师来说是机遇更是挑战,不但要让同学们学到免疫学基本理论,也要让同学们对这门学科的新进展有所了解,为其进一步深入学习、研究打下一个坚实的基础。对于学生来说,有利于激发其学习热情,对于教师来说,可以促使其丰富自身理论知识,用心于教学改革,为教师提高能力、提升境界搭建了新的平台。
第二篇:医学免疫学归纳
1、免疫:是指机体识别和排除抗原性异物的功能,从而维持机体的生理平衡和稳定。
2、免疫的三大功能:
免疫防御:正常的免疫应答可阻止和清除入侵的病原体及其毒素等,即具有抗感染免疫的作用。
免疫监视:免疫系统可识别、杀伤并及时清除体内突变的细胞,防止肿瘤的发生。
免疫自稳:指机体对自身成份的耐受、对自身衰老和损伤细胞的清除、阻止外来异物入侵并通过免疫调节达到维持机体内环境稳定的功能。3.表1-1 免疫的功能与表现:

3.免疫系统的组成:免疫系统(Immune System):由免疫器官、免疫细胞和免疫分子构成。
4.中枢免疫器官是免疫细胞发生、分化、筛选与成熟的场所。它包括骨髓(bone marrow)、胸腺(thymus)及腔上囊(或法氏囊)。
骨髓的功能:各类血细胞和免疫细胞发生的场所、B细胞分化、成熟场所、再次体液。免疫应答的场所
胸腺的功能:T细胞分化、成熟场所、免疫调节,自身耐受的建立于维持。
外周免疫器官是免疫细胞定居和增殖的场所,也是免疫细胞接受抗原刺激产生特异性抗体和致敏淋巴细胞等免疫应答的场所。它包括淋巴结、脾脏、扁桃体及皮肤粘膜淋巴相关组织
淋巴结的免疫功能有:①是T、B淋巴细胞定居的场所。。②初次免疫应答发生的场所。③参与淋巴细胞再循环。④滤过作用。
脾脏的功能有:①是T、B淋巴细胞定居的场所。②发生免疫应答的场所。③合成某些生物活性物质。④滤过作用。
黏膜相关淋巴组织:主要包括呼吸道、胃肠道和泌尿生殖道粘膜固有层和上皮细胞下散在的无被膜的淋巴组织,以及某些带有生发中心的器官化的淋巴组织,如扁桃体、小肠的派氏集合淋巴结及阑尾等。功能:1、参与粘膜局部免疫应答2、产生分泌型IgA
4、抗原:是指能与T细胞的TCR及B细胞的BCR结合,使其增殖、分化,产生抗体或致敏淋巴细胞并与之结合,进而发挥免疫效力的物质。
5、两个重要特性:
免疫原性:即抗原刺激机体产生免疫应答, 诱生抗体或致敏淋巴细胞的能力。
抗原性:与相应的免疫应答产物发生特异性结合的能力,也称反应原性。
完全抗原:同时具有免疫原性和抗原性的物质称即通常所称的抗原。
半抗原、不完全抗原:仅具备抗原性而不具备免疫原性的物质。
耐受原:可诱导机体产生免疫耐受的抗原
变应原(allergen):能诱导变态反应的抗原
6、抗原表位:抗原分子中决定抗原特异性的特殊化学基团


抗原表位的类型:①顺序表位/线性表位由连续性线性排列的短肽构成;
②构象表位/非线形表位:指短肽或多糖残基在序列上不连续性排列,在空间上形成特定的构象。
抗原表位影响因素:化学基团的性质、数目、位置、空间构象
共同抗原表位:某些抗原分子中常带有多种抗原表位,不同抗原之间含有的相同或相似的抗原表位。
交叉反应(cross-reaction):抗体或致敏淋巴细胞对具有相同和相似表位的不同抗原的反应。
7、影响抗原免疫应答的因素
①、抗原分子的理化性质
化学性质::大分子有机物,如蛋白质、糖蛋白脂蛋白和 多糖类、脂多糖等都有免疫原性。
分子量大小:分子量越大,含有抗原表位越多,结构越复杂,免疫原性越强。大于100kD的为强抗原,小于10kD的通常免疫原性较弱,甚至无免疫原性。
结构的复杂性
分子构象 (conformation):某些抗原分子在天然状态下可诱生特异性抗体,但经变性改变构象后,却失去了诱生同样抗体的能力。
易接近性(accessibility): 是指抗原表位能否被淋巴细胞抗原受体所接近的程度。
物理状态 :一般聚合状态的蛋白质较其单体有更强的免疫原性;颗粒性抗原的免疫原性强于可溶性抗原。因此常将免疫原性弱的物质吸附在某些大颗粒表面,可增强其免疫原性。
②、宿主方面的因素:
遗传因素
年龄、性别与健康状态
③抗原进入机体方式的影响:
抗原剂量要适中,太低和太高则诱导免疫耐受;
免疫途径:皮内免疫>皮下免疫>腹腔注射/静脉注射>口服易诱导耐受;
注射间隔时间要适当,次数不要太频;
要选择好免疫佐剂,弗氏佐剂主要诱导IgG类抗体产生,
明矾佐剂易诱导IgE类抗体产生。
8、抗原的种类
根据诱生抗体时需否Th细胞参与分类
①胸腺依赖性抗原(thymus dependent antigen, TD-Ag):
需在T细胞辅助才能激活B细胞产生Ab,由T细胞表位和B细胞表位组成。绝大多数Ag属此类。
②胸腺非依赖性抗原(thymus independent antigen,TI-Ag):
需T细胞辅助或依赖程度较低即可刺激机体产生抗体,由多个重复的B表位组成。少数Ag属此类。如细菌多糖、聚合鞭毛蛋白等。
根据抗原与机体的亲缘关系分类
①异嗜性抗原(heterophilic antigen)(Forssman 抗原):为一类与种属无关,存在于人、动物及微生物之间的共同抗原。如:溶血性链球菌的表面成分与人肾小球基底膜及心肌组织。
②异种抗原(xenogenic antigen):来自不同种属的抗原。
③同种异型抗原(allogenic antigen)
人:HLA;ABO系统和Rh系统等。
④自身抗原(autoantigen):在感染、外伤、服用某些药物等影响下,使免疫隔离部位的抗原释放,或改变和修饰了的自身组织细胞,可诱发对自身成分的免疫应答,这些可诱导特异性免疫应答的自身成分称为自身抗原。
⑤独特型抗原(idiotypic antigen):T细胞抗原识别受体(TCR)及BCR或Ig的V区所具有的独特的氨基酸顺序和空间构象,可诱导自体产生相应的特异性抗体,这些独特的氨基酸序列称为独特型(idiotype, Id)抗原而成为自身免疫原,所诱生的抗体(即抗抗体,或称Ab1)称抗独特型抗体(AId)。
根据抗原是否在抗原提呈细胞内合成分类
①内源性抗原(endogenous antigen):指在抗原提呈细胞内新合成的抗原。如病毒感染细胞合成的病毒蛋白、肿瘤细胞内合成的肿瘤抗原等。此类抗原在细胞内加工处理为抗原短肽,与MHC-Ⅰ类分子结合成复合物,被CD8+T细胞的TCR识别。
②外源性抗原(exogenous antigen):指并非由抗原提呈细胞合成、来源于细胞外的抗原。抗原提呈细胞可通过胞噬、胞饮和受体介导的内吞等作用摄取外源性抗原,如吞噬的细胞或细菌等。在内吞体及溶酶体内,此类物质被酶解加工为抗原短肽后,与MHC-Ⅱ类分子结合为复合物,被CD4+T细胞的TCR识别。
9、超抗原:普通蛋白质抗原可激活机体总T细胞库中万分之一至百万分之一的T细胞。某些抗原物质,只需要极低浓度(1~10ng/ml)即可激活2%~20%T细胞克隆,产生极强的免疫应答,这类抗原称之为超抗原( SAg)。
10,、抗体(Ab):B淋巴细胞在有效的抗原刺激下增殖分化为浆细胞,产生的存在血清等体液中的具有与相应抗原发生特异性结合功能的糖蛋白。
11、免疫球蛋白:具有抗体活性或化学结构与抗体相似的球蛋白统称为免疫球蛋白 (Ig)。
免疫球蛋白的结构:由两条相同的重链和两条相同的轻链通过二硫键连接而成的四肽链结构。
12、免疫球蛋白功能区:
① 可变区:Ig分子N端,在轻链1/2和重链1/4处,氨基酸序列变化较大的区域。
V区又可分为高变区(或互补决定区)和骨架区。
高变区(HVR):在VL和VH中某些局部区域的氨基酸组成与排列变异极大,此为HVR。VH和VL各有3个HVR,共同组成Ig的抗原结合部位,决定抗体的特异性。
互补性决定区:高变区乃抗体与抗原(决定簇)特异性结合的位置,该部位因在空间结构上可与抗原决定簇形成精密的互补,故HVR又称为CDR。
骨架区:V区中非HVR部位的氨基酸组成和排列相对保守,此为FR。VH和VL各有4个骨架区。
②恒定区( C区)具有激活补体,亲细胞性和穿过胎盘和黏膜的功能。
靠近C端,在轻链1/2和重链1/4(IgG、IgA、IgD)或1/5(IgM、IgE)处,氨基酸的组成和排列比较恒定的区域。
 铰链区:位于CH1与CH2之间。含有丰富的脯氨酸,对蛋白酶敏感;不含α螺旋,故易伸展弯曲,有利于IgV区与抗原互补性结合;有利于暴露补体结合点。
铰链区:位于CH1与CH2之间。含有丰富的脯氨酸,对蛋白酶敏感;不含α螺旋,故易伸展弯曲,有利于IgV区与抗原互补性结合;有利于暴露补体结合点。
13、免疫球蛋白的功能
(一)、V区的功能
V区的基本功能是与相应的抗原表位特异性地结合;
* 体液中的抗体与相应抗原结合:(A)发挥中和毒素和病毒作用;(B)介导体液免疫效应(生理与病理);
* B细胞表面的Ig(BCR)特异性结合抗原表位,赋予B细胞特异性识别抗原表位的能力
(二)、C区的功能
激活补体
(1)IgM、IgG1-3与抗原结合成复合物,激活经典途径。
(2)凝聚的IgA或IgG4可激活补体旁路途径。
与细胞表面FcR结合
(1)调理作用
促进吞噬细胞吞噬细菌等颗粒性抗原的作用。
Ig Fc段与吞噬细胞表面FcR结合 →促进吞噬作用;
(2)抗体依赖的细胞介导的细胞毒作用ADCC
表达FcR的细胞(NK细胞、巨噬细胞、中性粒细胞、嗜酸性粒细胞)通过识别Ab的Fc段而直接杀伤被Ab所覆盖的靶细胞的过程称为ADCC。
(3)介导I型超敏反应
IgE Fc段与肥大细胞、嗜酸粒细胞表面FcεR结合→靶细胞释放生物活性物质→I型超敏反应
穿过胎盘和粘膜
14、五类免疫球蛋白的特点与功能:
IgG:(单体)——“主力军”)(1)分4个亚类:IgG1、IgG2、IgG3、IgG4(2)血清含量最高(75%),分子量最小(3)出生后3月开始合成,半衰期长21天左右(4)唯一通过胎盘的Ig(5)丙种球蛋白的主要成分(6)抗感染抗体、参与自身免疫、超敏反应
IgM:(五聚体或单体)——“先头部队”五聚体IgM:(1)分子量最大,存在于血流中,抗败血症(2)合成最早、半衰期短,用于早期诊断、产前诊断(3)具有强大的调理、激活补体及杀菌作用(4)血型抗体主要为IgM(5)参与自身免疫、超敏反应
单体IgM:SmIgM为B细胞最早出现的重要表面标志
IgA:——“边防军”血清型IgA:单体,存在于血清中,免疫作用弱分泌型IgA:双体、三体及多体(1)存在于乳汁、唾液及外分泌液中(2)局部免疫、激活补体(替代途径)、ADCC
IgD:(1)血清含量低(1%)(2)为B细胞的分化受体(3)防止免疫耐受的发生
IgE:(1)正常时含量极低(0.002%)(2)两类Fc受体—高亲和力受体:与I型超敏反应有关低亲和力受体:与ADCC有关。
15、Ig的抗原性
(1)外源因素所致的异质性——免疫球蛋白的多样性
(2)内源因素所致的异质性――免疫球蛋白的血清型
免疫球蛋白既可与相应的抗原发生特异性的结合,其本身又可激发机体产生特异性免疫应答,呈现出不同的免疫原性。Ig分子上有三种不同的抗原表位:同种型、同种异型、独特型抗原表位。
①同种型:
存在于同种抗体分子中的抗原表位称为同种型,是同一种属所有个体Ig分子共有的抗原特异性标志,为种属型标志,存在于Ig C区。
②同种异型:
同一种属但不同个体来源的抗体分子也具有免疫原性的不同,也可刺激机体产生特异性免疫应答。这种存在于同种但不同个体中的免疫原性,称为同种异型,是同一种属不同个体间Ig分子所具有的不同抗原特异性标志,为个体型标志,存在于Ig C区。
③独特型抗原:
即使是同一种属、同一个体来源的抗体分子,主要由于其CDR区的氨基酸序列的不同,可显示不同的免疫原性,称为独特型;是每个免疫球蛋白分子所特有的抗原特异性标志,其表位又称为独特位(idiotope)。抗体分子每一Fab段均存在5~6个独特位,它们存在于V区。
独特型表位在异种、同种异体甚至同一个体内均可刺激产生相应抗体,即抗独特型抗体。
16、免疫球蛋白的水解片段及其功能:
(1) 木瓜蛋白酶的水解作用
木瓜蛋白酶(papain)使Ig在铰链区重链间二硫键近N端处切断,形成3个水解片段:两个相同的单价抗原结合片段简称Fab段;一个可结晶的片段简称Fc段。Fab段生物保留了特异结合抗原的功能,但是单价的结合。Fc段保留了重链的抗原性和Ig相应功能区的活性。
(2) 胃蛋白酶的水解作用
胃蛋白酶可使Ig于铰链区重链间二硫键近C端处断开,形成一个具有与抗原双价结合的F(ab′) 2片段和无生物活性的小分子多肽碎片(pFc′)。
17、单克隆抗体:由单一克隆B细胞或者杂交瘤细胞产生的抗单一抗原抗原表位的特异性抗体称为单克隆抗体(mAb)。纯度高、特异性强、效价高、少或无血清交叉反应、制备成本低。
18、补体:存在于血清、组织液和细胞膜表面的一组与免疫有关的经活化后具有酶活性的不耐热的球蛋白。
19、补体的生物学功能:
溶菌、溶解病毒和细胞的细胞毒作用
调理作用
免疫粘附:清除循环免疫复合物
炎症介质作用
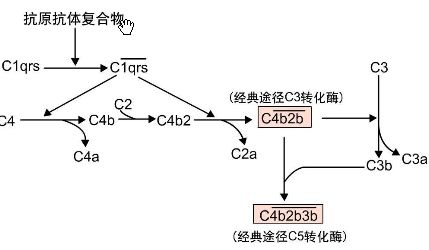
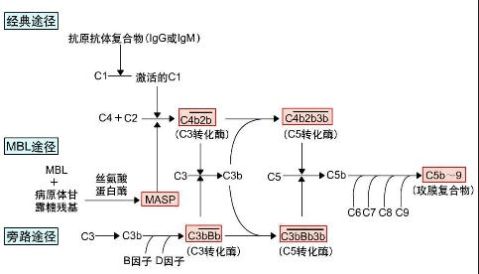
20、补体活化经典途径:
激活剂:Ag-Ab复合物( IgG、IgM )
参与成分:C1~C9
激活过程:(1)当抗体与抗原结合后,抗体构象发生改变,暴露出位于Fc段上的补体结合点,Clq便与之结合。继而激活Clr、C1s。
(2)活化的C1s依次酶解C4、C2,形成具有酶活性的C3转化酶,后者进一步裂解C3,形成C5转化酶。
(3)在C5转化酶的作用下,C5被裂解成C5a和C5b。继而作用于后续的其他补体成分,形成C5b6789攻膜复合体(MAC),最终导致细胞膜受损,细胞裂解。
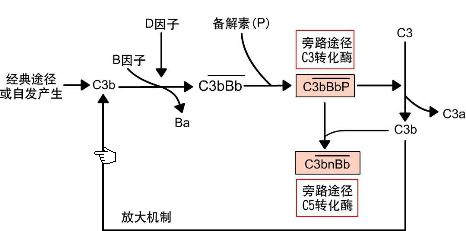
补体活化旁路途径:
激活剂:酵母、细菌的多糖成分(LPS)、凝聚的 IgA、IgE等。
不经C1、C4、C2途径,激活物直接激活C3,继而完成C5~C9成分的连锁反应。
参与成分:B、 D、 P因子、C3、C5~C9
激活过程:
在经典途径中产生的或自发产生C3b 可与 B因子结合,血清中D因子裂解B因子产生Ba和Bb。小片段Ba进入液相,而具有酯酶活性的大片段Bb与C3b结合 ,形成C3bBb,此即为替代途径中的C3转化酶。C3bBb易于衰变,但当与P因子结合后便稳定。C3bBb可裂解C3生成C3a和C3b,后者沉积在颗粒表面并与C3bBb结合形成C3bnBb,即C5转化酶,裂解C5,引起相同的末端效应。
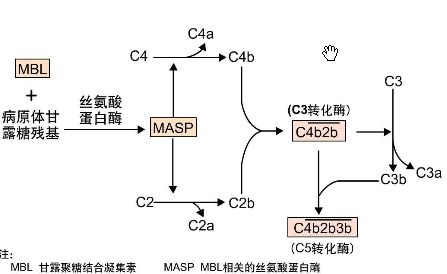
MBL(甘露糖结合凝集素)激活途径—mannan-binding lectin pathway
激活剂 : MBL(MBL是一种钙依赖性糖结合蛋白,属于凝集素家族,存在血浆中)
MBL复合物:①MBL
②MASP-1(MBL相关的丝氨酸蛋白酶 )
③MASP-2 :MASP2可水解C4和C2分子,MASP1则可直接切割C3。
激活途径:
与经典途径过程基本类似,但其激活起始于炎症期产生的蛋白与病原体结合后,而并非依赖IC的形成。
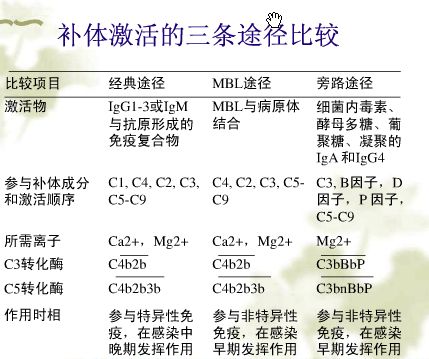
21、三类补体激活途径的比较
22、细胞因子:由活化的免疫细胞和某些基质细胞(如骨髓基质细胞)分泌的具有高活性、多功能的小分子蛋白质。
23、细胞因子的分类:
(1)干扰素(IFNs)
(2)白细胞介素(ILs)
(3)集落刺激因子(CSFs)
(4)肿瘤坏死因子(TNFs)。
(5)趋化因子
(6)生长因子
24、细胞因子的生物学活性
1) 调节固有免疫(IFN,TNF)
2)调节特异性免疫(IL-2,4,5)
3) 促进创伤修复
4) 刺激造血
5) 诱导凋亡,直接杀伤靶细胞
25、细胞因子的共同特征:
(1)均为小分子量的多肽
(2)以自分泌或旁分泌的方式发挥作用
(3)在低浓度下即有生物学活性。
(4)通过与受体结合发挥作用
(5)具有多效性、重叠性、拮抗性或协同性。
26、 白细胞分化抗原:造血干细胞在分化成熟为不同谱系、分化的不同阶段及细胞活化过程中,出现或消失的细胞表面标记分子。
27、白细胞表面标志:镶嵌在包膜脂质双分子层中的蛋白质分子即膜蛋白,是白细胞间或白细胞与基质间相互识别的分子。
28、CD: 应用以单克隆抗体鉴定为主的方法,将来自不同实验室的单克隆抗体所识别的同一分化抗原归为一个分化群称CD。
29、粘附分子(CAM): 指众多细胞间或细胞与细胞外基质(ECM)间相互接触和结合分子的统称。
30、主要组织相容性复合体(MHC):染色体上编码主要组织相容性抗原、控制细胞间相互识别、调节免疫应答的一组紧密连锁基因群 。
31、MHC的生物学功能
一、作为抗原提呈分子参与适应性免疫应答
二、作为调节分子参与固有免疫应答
32、B细胞的表面分子
B细胞抗原受体(BCR)复合物:
mIg:不成熟B细胞表达mIgM、成熟B细胞主要为:mIgM和mIgD、浆细胞不表达mIg。
Igα/Igβ:又称CD79α/CD79β,表达于除浆细胞外B细胞发育的各个阶段.
B细胞共受体——CD21,CD19,CD81复合物
———加强B细胞活化信号传导
CD21:
分布于B细胞表面;配体为C3d。
EB病毒受体。
CD19:
胞浆区可以传递活化信号
CD81:
稳定CD21,CD19,CD81复合物
协同刺激分子
CD40:组成性表达于B细胞表面。配体为CD40L,分布于活化的T细胞 表面。
CD40- CD40L之间相互作用是B细胞活化的第二信号,对于B细胞的分化成熟和抗体产生具有重要作用。
CD80/CD86 即B7:与CD28结合为T细胞的活化提供的第二信号(协同刺激信号)。
其他表面分子:CD20、CD22、CD32
33、B细胞亚群及功能
分为B1细胞和B2细胞:根据CD5表达情况分为
B1细胞( CD5+):主要识别非蛋白质抗原,介导TI-Ag产生抗体。B1介导免疫应答的特点是不发生体细胞突变,无亲和力成熟,产生低亲和力的IgM,无免疫记忆。参与抗细菌感染的早期免疫应答;能产生多种针对自身抗原的抗体,与自身免疫病相关。
B2细胞(CD5-):即成熟的B细胞,主要识别蛋白质抗原TD-Ag,产生高亲和力抗体,行使体液免疫功能,有免疫记忆。
33、B细胞的功能:
产生抗体介导体液免疫应答
①中和作用:
②调理作用:
③参与补体的溶菌溶细胞作用:
④ADCC:
提呈抗原: BCR结合可溶性抗原
免疫调节: 分泌细胞因子等
34、T细胞表面分子
TCR-CD3复合物
① TCR-CD3复合物是T细胞识别抗原和转导信号的主要单位。TCR特异识别是由MHC分子提呈的抗原肽,CD3是转导T细胞活化的第一信号。
② TCR是T细胞特有的表面标志,作用是识别抗原
③ CD3由五种肽链组成,即γδεζ和η,均能转导TCR的信号(胞浆区内均有免疫受体酪氨酸活化基序ITAM)。
CD4和CD8分子
CD4和CD8分子属T细胞辅助受体分别与MHCⅡ类分子β2结构域和MHC-Ⅰ类分子重链的α3结构域结合,辅助TCR识别抗原和参与T细胞活化信号的转导。
协同刺激分子
① CD28与B7结合后由CD28转导为T细胞第二活化信号。
②CTLA—4(CD152)由活化的T细胞表达,CD28和CTLA—4的天然配体均为CD80(B7.1)和CD86(B7.2)。CTLA—4与CD80/CD86的亲和力显著高于CD28,因其胞浆内区有ITIM,给予已活化T细胞抑制信号。
③CD40L(CD154)属Ⅱ型跨膜蛋白,主要表达于活化的CD4+T细胞和CD8+T细胞,其配体为CD40;功能:①作为协同信号参与对B细胞的应答,参与TD—Ag诱发的免疫应答;②诱导记忆性B细胞形成;③参与B细胞的阴性和阳性选择。
丝裂原受体
丝裂原与T细胞表面相应膜分子上特定的糖基交联后,可直接使静止状态的T 细胞活化、增殖、转化为淋巴母细胞。PHA和ConA为最常用的T细胞。
35、T细胞亚群
CD4+T细胞亚群和CD8+亚群
①CD4+T细胞 识别由13~17个氨基酸残基组成的抗原肽,并受自身MHCⅡ类分子限制。这类细胞只表达TCRαβ,而不表达TCRδγ。
②CD8+T细胞 识别8~10个氨基酸组成的抗原肽,并受经典MHC遗传性限制。
TCRαβ细胞和TCRγδT细胞
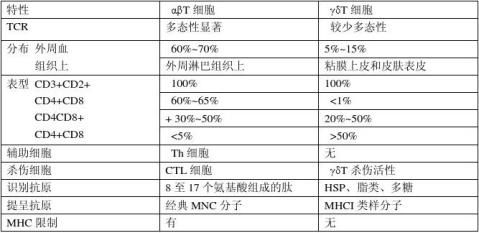
Th、CTL和Tr 细胞
Th1细胞和Th2细胞分别在细胞免疫和体液免疫应答中发挥重要作用。Th3细胞通过分泌TGF-β发挥负调节作用。
CTL (Tc) 细胞:通常指表达TCRαβ和CD8分子的CTL细胞。
调节性T细胞(Tr)
36、APC:即抗原提呈细胞,是指能够摄取、加工处理抗原,并将获得的抗原肽提呈给T淋巴细胞的一类免疫细胞。
37、专职性抗原提呈细胞::巨噬细胞、树突状细胞、B细胞
非专职性抗原提呈细胞:内皮细胞、嗜酸性粒细胞等
(1)巨噬细胞:主要是刺激记忆性和活化的T细胞的增殖。是体内吞噬功能最强的细胞,能以吞噬、胞饮、受体介导的胞吞作用等方式摄取抗原;抗原进入细胞后,经历包被小体、早期内体,晚期内体、内体溶酶体等加工处理过程,降解为小分子抗原肽;在细菌和细胞因子等刺激下,巨噬细胞活化后可表达MHCII类分子和辅助刺激分子,能有效提呈抗原使记忆和活化的T细胞增殖。
(2)树突状细胞:是体内功能最强的抗原提呈细胞,主要刺激初始T细胞的增殖。抗原经吞饮、吞噬和受体介导的内吞作用被DC摄取后,在MHCII类器室或早期内吞体内降解为小分子抗原肽,进而与 来自内质网的MHCII类分子结合形成抗原肽-MHCII类分子复合物。未成熟DC摄取处理抗原能力强,而激活初始T细胞的能力弱;成熟DC摄取处理抗原能力弱,但可高表达抗原肽-MHC分子复合物、协同刺激分子(CD80/CD86、CD40)和细胞间粘附分子,能显著刺激初始T细胞增殖、也能诱导记忆和效应T细胞活化。
(3)B细胞:主要是刺激记忆性和活化的T细胞的增殖。可通过胞饮作用和抗原特异性识别受体(BCR)直接摄取抗原,后者是B细胞特有的抗原摄取方式,它能够使抗原浓集于B细胞膜表面,因此在抗原浓度非常低的情况下也能有效提呈抗原。活化B细胞可高水平表达抗原肽-MHC II分子复合物和协同刺激分子, 能有效刺激记忆性和活化的T细胞的增殖。
38、T、B淋巴细胞活化的“双信号”理论
T、B淋巴细胞只有同时接受抗原特异性信号(第一信号)和协同刺激信号(第二信号)双信号刺激,才能进入完全活化状态,发挥免疫效能,否则走向凋亡或失能。
T淋巴细胞活化第一信号:TCR复合受体识别抗原肽-MHC分子复合物并传递特异性抗原信号
CD4/CD8结合MHC-II/I类分子辅助第一信号的传递
第二信号:CD28结合B7
B淋巴细胞活化第一信号:BCR复合受体特异性结合抗原的B细胞决定基,传递抗原特异性信号
CD21/CD19/CD81与结合在抗原上的C3dg结合辅助第一信号的传递
第二信号:CD40结合CD40L
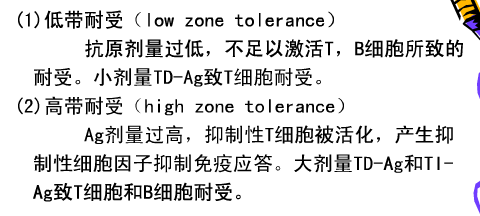
39、免疫耐受:是指机体T细胞与B细胞在抗原刺激下不能被激活,不能产生特异免疫效应细胞或特异性抗体,从而不能正免疫应答的现象。
40、
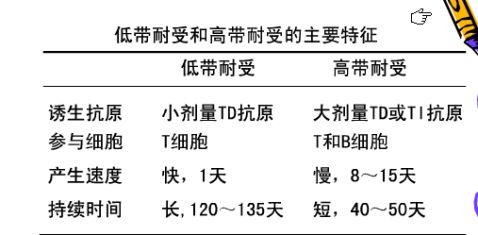
42、 建立免疫耐受
1. 口服免疫原建立全身免疫耐受:口服免疫原可在导致局部肠道粘膜特异性免疫的同时抑制全身免疫应答。适用于自身免疫病的治疗。
2. 静脉注射抗原建立全身免疫耐受:器官移植前注射供体血细胞能建立特异性免疫耐受,延长移植物的存活。
3. 移植骨髓和胸腺,建立或恢复免疫耐受:适用于同种异型器官移植和自身免疫病。
4. 脱敏治疗:通过小量多次注射特异性变应原用于I型超敏反应的治疗。
5. 防止感染:可减少自身免疫病的发生或使之缓解。
6. 诱导产生具有特异拮抗作用的调节性细胞:适用于Th1介导的自身免疫病。
7. 自身抗原拮抗剂:抑制抗原肽诱导免疫应答。
转染基因
打破免疫耐受
1. 免疫原和免疫应答分子用于肿瘤治疗:包括肿瘤肽疫苗、共刺激信号分子基因治疗。
2. 抗免疫抑制分子及调节性T细胞用于肿瘤免疫治疗。
3. 细胞因子及细胞因子抗体的应用:IFN- g、IL-12和GM-CSF等细胞因子能分别促进APC提呈抗原、诱导Th1产生、促进CTL功能,可用于肿瘤治疗;抗TGF-β抗体治疗肿瘤。
4、多重抗感染措施防止病原体产生抗原拮抗分子:用于易突变病毒,例如,HIV和HCV的治疗。
43、免疫耐受可被分为中枢免疫耐受和外周免疫耐受。中枢免疫耐受是指在胚胎阶段以及T、B细胞发生过程中所形成的免疫耐受,是对自身抗原的免疫耐受。外周免疫耐受指成熟的B或T 细胞遇内源性或外源性抗原不产生正免疫应答而显示的免疫耐受。
44、免疫耐受的形成机制
中枢免疫耐受:T 细胞在胸腺内发育过程中,经过阳性选择和阴性选择,识别自身抗原的未成熟T 细胞凋亡。B 细胞在骨髓内发育到表达mIgM 的未成熟B 细胞,经过阴性选择自身反应性细胞克隆消除或处于无反应性状态。
外周免疫耐受
(一)克隆清除
免疫忽视:组织特异自身抗原浓度很低,缺乏第一信号、抗原不能经自身APC提呈、免疫隔离组织,初始T细胞不能进入。
(2)克隆无能: T细胞的激活需双信号,任何一个信号缺乏都可导致T细胞克隆对相应的抗原不发生免疫应答,处于克隆无能状态。无第二信号
(3)免疫调节细胞的作用
(4)细胞因子的作用
(5)信号转导障碍
(6)免疫隔离部位的抗原在生理条件下不致免疫应答
45、免疫调节:在抗原驱动免疫应答过程中,免疫细胞之间,免疫细胞与免疫分子之间,免疫系统与其他系统之间的相互作用是免疫应答维持在适宜的强度和时限,以保证机体免疫功能稳定,本质是在遗传因素控制下由多种因素参与的调节过程。
46、超敏反应
①概念:机体收到某些抗原刺激时,出现生理功能紊乱或组织细胞损伤的异常适应性免疫应答。
②1型超敏反应发生机理:在致敏阶段,进入机体的变应原刺激B细胞增生分化,产生的特异性IgE抗体。该IgE抗体通过其Fc段和组织中的肥大细胞和血液中的嗜碱性细胞表面的IgE的Fc受体结合,使机体进入致敏状态。
在激发阶段,相同的变应原再次进入机体后交联肥大细胞和嗜碱性细胞表面的IgE,刺激这些细胞发生脱颗粒反应。释放生物活性介质。
③临床上常见的I型超敏反应疾病:过敏性休克、过敏性鼻炎、支气管哮喘、消化道过敏反应、皮肤过敏反应?。
④防治原则:远离变应原:检出变应原,避免与之接触
脱敏治疗:异种免疫血清脱敏疗法、特异性变应原脱敏疗法
药物防治:(1)抑制生物活性介质合成和释放药、(2)生物活性介质拮抗药、
(3)改变效应器官反应性的药物
免疫新疗法
⑤II型超敏反应的发生机制 :



46、常见的Ⅱ型超敏反应性疾病有新生儿溶血、症肺出血-肾炎综合征、自身免疫性溶血性贫血、药物过敏性血细胞减少症、甲状腺功能亢进、输血反应。
47、Ⅲ型超敏反应是由于中等大小的可溶性免疫复合物沉积于全身或局部毛细血管基底膜后,激活补体引起的以充血水肿、局部坏死和中性粒细胞浸润为主要特征的炎性反应和组织损伤。
机制: 可溶性免疫复合物的形成与沉积引起炎症反应与组织损伤。

常见的Ⅲ型超敏反应性疾病
全身性免疫复合物病 :血清病、链球菌感染后肾小球肾炎、类风湿关节炎
局部免疫复合物病 :Arthus反应、类Arthus反应。
48、Ⅳ型超敏反应是由效应T细胞与相应抗原作用后,引起的以单核细胞及淋巴细胞浸润和组织细胞损伤为主要特征的炎症反应。。发生慢,当机体再次接受相同抗原刺激后24~72 h方可出现炎症反应,故又称迟发性超敏反应。
机制:引起Ⅳ型超敏反应的抗原主要是胞内寄生菌、某些病毒、寄生虫和化学物质,APC加工处理后,呈递给具有特异性抗原受体的T细胞识别并使之活化分化为致敏T细胞,CD4+TH1和CD8+CTL。
T H1细胞释放细胞因子,产生T H1细胞介导的炎症反应和组织损伤。Tc细胞通过释放穿孔素和颗粒酶,并通过FasL/Fas途径,引起靶细胞的溶解和凋亡.
49、常见的Ⅳ型超敏反应疾病:
(一)传染性超敏反应 : 结核分枝杆菌感染
(二)接触性皮炎 :接触油漆、染料、塑料、农药、化妆品或磺胺药等
50、抗原抗体结合反应特点:高度特异性、表面化学基团之间的可逆结合、适宜的抗原抗体浓度比例、抗原抗体反应的两个阶段(抗原抗特异性结合、可见反应阶段).
抗原抗体反应的影响因素:电解质、温度、酸碱度
51、免疫学检测技术
一、血清学技术
血清学反应是指在体外进行的抗原抗体结合反应,相关的技术称为血清学技术。
(一)沉淀反应
可溶性性抗原和相应特异性抗体以合适的比例结合,在反应体系中出现不透明的沉淀物,这种抗原抗体反应称为沉淀反应。单向免疫扩散、双向免疫扩散、对流免疫电泳、免疫电泳均为沉淀反应。
1.单向免疫扩散 制备含特异性抗体的琼脂板。在适当的位置打孔,加相应抗原于孔内。抗原自小孔向四周琼脂中扩散,在适当的位置形成环状的沉淀线。环的直径和抗原的浓度呈正相关。此法常用于人或动物血清免疫球蛋白和补体成分的测定。
2.双向免疫扩散 在琼脂板上按一定距离打孔。在相邻的两孔中分别加入抗原和抗体。抗原和抗体在琼脂中扩散,当二者相对应时,可在两孔间的适当位置形成由免疫复合物组成的沉淀线。此法常被用于抗原或抗体的定性。
3.对流免疫电泳 将两端各打一排孔的琼脂板置电泳槽中,在阴极一侧的孔中加抗原,阳极一侧孔中加抗体,通电使抗原抗体分子泳动,当二者相对应时,可于一定时间后在两排孔之间形成沉淀线。对流电泳是电场作用下的双向免疫扩散。
4.免疫电泳 先将待测抗原样品做琼脂糖凝胶电泳,使不同的组分依电泳速度不同而分散开。然后在样品泳道一侧的适当距离处挖一和泳道平行的直线沟槽。于槽内加入已知抗体(一种或多种)。让抗原和抗体进行双向免疫扩散,在泳道和槽的中间形成沉淀线。此法可用于免疫球蛋白缺乏或增多疾病的诊断和鉴别诊断。
(二)凝集反应
颗粒性抗原(细菌、红细胞、偶联抗原的乳胶颗粒)与相应抗体结合后出现肉眼可见的凝集现象,此称为凝集反应。
1.直接凝集 直接凝集是颗粒性抗原(细菌、红细胞)与相应抗体结合产生的凝集反应。利用直接凝集可鉴定细菌和血型。
2.间接凝集 将可溶性抗原或抗体包被在红细胞或乳胶颗粒载体表面后,与相应抗体或抗原作用出现的凝集。采用红细胞为载体的间接凝集称间接血凝。采用乳胶颗粒为载体的凝集称为乳胶凝集。以包被抗原检测抗体的间接凝集称为正向间接凝集。以包被抗体检测抗原的间接凝集称为反向间接凝集。
用此法可检测乙型肝炎表面抗原和甲胎蛋白等。
-
医学免疫学心得
第三届医学免疫学自主研讨PPT汇报心得体会——***级临床一班******号众所周知,医学免疫学这门学科对我们西医临床的学生来说是…
-
医学免疫学教学心得
医学免疫学教学经验心得佚名医学免疫学是一门涉及基础医学、临床医学和生物学等多种学科的重要基础学科,它具有横跨性、网络性、实践性、进…
-
医学免疫学学习方法
医学免疫学学习方法在世界历史上我国采用人痘接种最先创立了预防天花的方法1796年英国医生EdwardJenner则进一步创造了用接…
-
医学免疫学学习方法
医学免疫学学习方法20xx12190000大中小我要纠错在世界历史上我国采用人痘接种最先创立了预防天花的方法1796年英国医生Ed…
-
考试经验:免疫学学习方法
无论是从医学基础理论还是从医学临床实践来看免疫学都是一门十分重要的基础课程无论是对临床医学专业还是对护理学专业免疫学都是一门必修课…
-
医学免疫学心得
第三届医学免疫学自主研讨PPT汇报心得体会——***级临床一班******号众所周知,医学免疫学这门学科对我们西医临床的学生来说是…
-
医学免疫学重点总结习题
12章固有免疫应答是指体内固有免疫细胞和固有免疫分子识别结合病原体及其产物或其他抗原性异物后被迅速活化并产生相应的生物学效应从而将…
-
医学免疫学重点总结习题
12章固有免疫应答是指体内固有免疫细胞和固有免疫分子识别结合病原体及其产物或其他抗原性异物后被迅速活化并产生相应的生物学效应从而将…
-
临床思维的学习心得
临床思维的学习心得曹虎新沂市第三人民医院20xx级专升本临床医学一研究临床思维的必要性1是现代医学发展的需要医学科学是生命科学中最…
-
Ychzyo现代医学概论学习心得
生命是永恒不断的创造因为在它内部蕴含着过剩的精力它不断流溢越出时间和空间的界限它不停地追求以形形色色的自我表现的形式表现出来泰戈尔…
-
《医学免疫学》教学总结
《医学免疫学》教学总结基础医学部微免教研室自学校升为本科院校之后,学校加强了本科专业建设的投入,加大了人才培养模式的改革的力度,经…