麻疹疫情处置指南20xx
附件:
麻疹疫情调查与处置技术指南(20xx年版)
加强监测、强化疫情调查与处置是消除麻疹的重要措施。随着消除麻疹工作的推进,在对每一例麻疹疑似病例进行个案流行病学调查和实验室诊断的基础上,科学、规范地做好每一起麻疹疫情的调查与处置尤显重要。为提高各级卫生部门调查处置麻疹疫情的能力,规范应对措施,特制定本技术指南,为各级卫生部门在消除麻疹阶段对麻疹疫情的调查与处置提供技术参考。
一、相关定义
(一)麻疹疑似病例
具备发热、出疹,并伴有咳嗽、卡他性鼻炎或结膜炎症状之一者;或传染病责任疫情报告人怀疑为麻疹的病例。
(二)麻疹病例
本指南中,符合《全国麻疹监测方案》定义的麻疹实验室诊断病例和临床诊断病例统称为麻疹病例。
(三)麻疹病例密切接触者
在麻疹病例传染期(即出疹前4日至出疹后4日,出疹当日为第0日)内与其有密切接触者,包括患者的看护人员、家庭成员,以及托儿所、幼儿园、学校里的同班者或处在同一工作、生活、学习环境中的人。
(四)麻疹暴发
麻疹暴发是指在一个局部地区,短期内突然出现较多的麻疹病例。现阶段出现以下任一种情况即应视为麻疹暴发。
1.以村、居委会、学校或其他集体机构为单位在10日内发生2例及以上麻疹病例,或以乡(镇、社区、街道)为单位10日内发生5例及以上麻疹病例。
2.以县为单位,一周内麻疹发病水平超过前5年同期平均发病水平1倍 1
以上。
3.上一年度麻疹发病率<5/100万的县,发现单例麻疹病例。
二、疫情的发现与报告
(一)麻疹疑似病例
按照《全国麻疹监测方案》,传染病法定责任报告单位和责任疫情报告人在发现麻疹疑似病例或接到报告后,应按照网络直报要求尽快报告,如不具备网络直报条件,应采取最快的方式进行报告。
县级疾病预防控制机构应利用传染病自动预警信息系统,将辖区内报告的每一例麻疹疑似病例信息发送至麻疹监测相关人员。
(二)麻疹暴发疫情
县级及以上疾病预防控制机构,应每周对辖区内报告的麻疹疑似病例进行聚集性分析,以判断是否存在可能的麻疹暴发疫情。在对麻疹疑似病例调查过程中,应根据病例及其接触者的追踪情况,判断是否构成疑似麻疹暴发疫情。
疾病预防控制机构发现麻疹暴发疫情后,应立即在麻疹监测信息报告管理系统中将同属一起暴发疫情的病例赋予相同的“暴发编码”进行病例关联,并报告同级卫生行政部门和上级疾病预防控制机构。
三、疫情调查
(一)个案调查
县级疾病预防控制机构应按照《全国麻疹监测方案》对每一例麻疹疑似病例开展完整的个案调查,病例姓名、出生日期、性别、现住址、每一剂麻疹/风疹疫苗接种日期、出诊日期、报告日期、调查日期、标本采集日期、感染来源等10个关键变量要核实清楚,尤其要获取详细准确的含麻疹、风疹成分疫苗免疫史信息,15岁以下儿童病例须以接种证、接种卡、儿童预防接种信息系统为准,准确记录接种剂次和接种时间。调查感染来源尤为重要,若为输入病例还需补充调查病例国籍、外出史、入境时间、入境后活动范围及接触人群及接触者发病情况等流行病学信息。
2
对所有的麻疹疑似病例均应采集血标本,尽快进行血清学实验室诊断,并及时进行病例分类。此外,尽量对麻疹病例在出疹后5天内采集病原学标本,以了解麻疹病毒学特征,追踪病毒来源和传播轨迹。
(二)暴发疫情调查
在发现或接到暴发疫情报告后,县级疾病预防控制机构应成立麻疹暴发疫情调查组,24小时内启动现场调查工作,对暴发疫情涉及的每一例疑似病例均应进行流行病学个案调查、血标本采集、实验室检测,并开展风险评估以采取控制措施。
1. 核实疫情
了解病例的发病与就诊经过,包括主要临床症状和并发症、医疗救治情况,尽快进行病例诊断和分类,结合病例临床表现和流行病学调查结果,判断是否为麻疹暴发疫情。同时在暴发疫情早期采集5例(病例数小于5例全部采集)疑似病例病原学标本(注:应在病例出疹后5天内采集)。
2. 病例搜索
开展暴发疫情现场调查时,应回顾搜索调查疫情所在地及周边地区近期所有的麻疹疑似病例。
(1)制定搜索病例定义
搜索的病例定义包括搜索时间段、地域范围和人群范围及病例症状体征等要素。为操作方便,搜索的时间范围应从首发病例发病日向前推2~3个最长潜伏期。当发现新的首发病例时,应相应地扩大搜索的时间范围,直至首发病例前1个最长潜伏期内无疑似病例。
(2)搜索范围及方式
① 医疗机构:查阅内科、儿科、皮肤科、传染病科等相关科室门诊日志、出入院登记,访谈村医或个体医生。
② 学校(幼托机构):了解学生或教师缺勤情况及原因,通过晨检及早发现既往和续发病例。
③ 村(社区):入村与村医和群众访谈搜索病例。
3
④ 根据当地实际情况采取其他适宜的搜索方式,如对机关、企业、厂矿等单位进行搜索。
病例主动搜索过程中应填写麻疹疑似病例主动搜索表(附件1)。
3. 病例个案调查
对每例麻疹疑似病例的个案流行病学调查参照以上“个案调查”部分。对首发病例和指示病例要重点调查其发病前7~21日以及在传染期的活动情况、接触人群,了解可疑的暴露因素以及与续发病例间的流行病学关联等流行病学信息。
4. 流行病学特征描述
完成病例搜索和个案调查后,应迅速按照时间、地区、人群分布等流行病学特征对暴发进行描述,确定暴发的范围和严重程度、寻找可能的危险因素和暴发原因线索等。
时间分布主要描述暴发的时间范围、首例病例和末例病例发病时间分布、采取控制措施的时间以及疫情进展;地区分布主要描述病例在发病地区的分布,甄别疫情控制重点地区;人群分布主要描述病例年龄、性别、职业等人口学特征,以及流动性、免疫史等特点,判断疫情控制重点人群。
5. 传播风险评估
在疫情调查的同时,应了解周边区域人群免疫状态,对疫情向周边区域扩散的风险进行评估。
(1)了解基本信息
需获取发生麻疹暴发疫情的地区人口构成、地理环境特征、社会经济状况、卫生服务提供情况、含麻疹成分疫苗接种情况、近5~10年麻疹流行情况、近期开展的大型集会活动等相关信息。
(2)接种率评估
若为单病例的麻疹暴发疫情,可对病例所在的集体单位或居住的村(居委会)进行30名1~6周岁儿童及密切接触者麻疹疫苗接种情况调查。若病例分布在不同的集体单位或村、居委会,可在发生暴发疫情的乡(镇、街道)4
以病例较为集中的村(居委会)为中心,在近、中、远距离各选取1个村(居委会),每个村(居委会)各随机入户调查10名(共30名)1~6周岁儿童,评价当地儿童麻疹疫苗接种情况。30名儿童中发现≥1名未按照免疫程序完成含麻疹成分疫苗接种的儿童,提示应采取相应免疫措施。
当发生暴发的人群以成人为主时,除了要对暴发地小年龄组儿童麻疹疫苗接种率进行调查外,还要对发生暴发的人群麻疹疫苗接种情况进行调查,评估麻疹在该人群扩散的风险。
(3)常规免疫接种率分析
当某地的易感人数累积到一个出生队列人数时,一旦有病例发生或输入,就容易在该人群中传播扩散,发生暴发疫情。可根据历年麻疹疫苗常规免疫和强化免疫开展情况,对易感人群积累情况进行分析。一般地,同一出生队列中易感者积累数=当地当年出生人口数×(1-常规免疫实际接种率×疫苗效力)。
(4)暴发疫情发展趋势评估
根据暴发疫情流行病学特点、人群易感性评估结果、经济社会人口等因素,综合判断该起疫情发展趋势,为及时采取相应处置措施提供依据。疫情发展趋势评估主要考虑以下因素:
①已采取的病例管理措施。
②当地人群特点,如人口数量、密度、流动性和疫情发生特点(如是在整个社区传播还是只局限在某个特定集体单位人群有限地传播、是否贫穷地区)等。
③发生月份(考虑季节性高发的可能)和近期有无重大节日、大型集会或其他社会事件致使传播机会增加的可能。
④麻疹监测系统敏感性及本次麻疹疫情报告的及时性。
⑤其它如医院院内感染管理、营养状况(如维生素A的状态)等。
四、暴发控制
麻疹疫情控制措施不应等待所有危险因素完全调查清楚之后再采取,而 5
应在疫情初期尽早落实,并根据新的疫情调查结果不断调整。
(一)一般措施
1. 病例管理
对麻疹病人应进行对症治疗和防治并发症。
麻疹病例应自前驱期出现卡他症状时开始隔离至出疹后4天,并发肺部感染的应隔离至出疹后14天。疑似病例未确诊之前,按确诊病例进行隔离。住院病例应实施呼吸道隔离措施,疑似麻疹病例应单独病房诊治,确诊的麻疹病例可同住一个病房。未住院病例建议暂时离开学习、工作的场所,居家休息隔离,避免接触婴儿、无疫苗接种史的儿童或成人,尽量只与接种过麻疹疫苗或麻疹患病史的家庭成员接触。
2. 接触者管理
调查人员应找出麻疹病例密切接触者,填写附件2,结合疫情发展趋势评估结果制定相应的管理措施。在医疗机构、托幼机构、学校、厂矿企业等集体单位及家庭内发生疫情时,接触者在接触传染期麻疹病例后应进行医学观察,观察期限到最后一次接触后21天,在此期间避免与其他易感者接触。告知接触者若出现发热、流鼻涕、咳嗽或结膜炎等症状应及时就医。对接触者的免疫措施见下述“免疫预防”部分。
3. 感染控制
对麻疹病例所在的一般场所和居家室内环境可开窗通风,但随时消毒并无必要。集体单位发生麻疹疫情后避免集体活动减少病毒的传播。与病例近距离接触须带口罩,接触后要及时洗手。负责现场流行病学调查、采样和医疗救治的工作人员要加强个人防护,易感者须及时接种麻疹疫苗。
收治麻疹患者的医疗机构必须具备隔离条件,在麻疹暴发期间要实施更严格的感染控制,按照《医疗机构传染病预检分诊管理办法》的有关要求,对具有发热、出疹等症状的患者进行预检分诊,防止在门诊输液室等区域造成交叉感染。
4. 加强监测
6
落实疫情报告、主动监测等制度,暴发地疾控机构与医疗机构加强沟通,使所有责任报告单位、责任报告人都知晓有麻疹暴发疫情发生,及时发现并报告疑似麻疹病例,提高监测系统的敏感性、及时性与特异性。做好暴发地区疑似麻疹病例的主动搜索,如对学校、托幼机构和集体用工单位开展晨检,必要时开展病例零报告制度。
5.风险沟通
麻疹暴发疫情可能会引起公众和媒体广泛关注,暴发期间应做好舆情监测,在负面消息或虚假信息广泛传播之前,及时、主动与媒体沟通,向公众传递正确信息,避免恐慌和误解,积极采取正确的个人防护措施,配合疫情防控工作。如开展麻疹疫苗群体性接种,应提前做好社会动员,告之发生麻疹疫情的信息、疫苗接种的目标人群、接种时间及地点等信息,取得媒体及社会的理解,及时为目标人群接种疫苗。
(二)免疫措施
1. 常规免疫
发生麻疹暴发的地区应针对疫情所暴露出来的问题,加强常规免疫工作,在保证常规免疫接种率的基础上,重点强调含麻疹成分疫苗及时接种率,使易感儿童及时、尽早得到保护,减少小年龄易感者的数量。
2.应急接种
麻疹疫情发生后,结合疫情调查及疫情扩散风险评估结果,对重点人群开展麻疹疫苗应急接种,可短期内保护易感者,减少二代病例,提高人群免疫力,阻断病毒传播。
① 开展时间:应急接种应尽快开展,越早开展越能有效控制麻疹疫情。对密切接触者的接种尽量在暴露后72小时内完成。对社区内开展应急接种,应在尽可能短的时间(如一个最短潜伏期内)内完成(争取3天内接种率达到95%以上)。
② 覆盖年龄组:目标人群的选择需要依据人群免疫状况评估、年龄别罹患率等资料综合分析确定。应特别关注常规免疫服务难以覆盖的人群、上次 7
强化免疫未覆盖儿童、医院和其他卫生机构的工作人员等。当发生暴发的人群以成人为主时,建议可覆盖至19xx年之后的出生队列。
③ 开展区域范围:应急接种开展的区域范围可根据麻疹疫情规模和扩散风险评估结果综合确定。当在学校、托幼机构、建筑工地、厂矿等集体单位发生暴发疫情,应对该集体单位内所有人员的免疫状况进行评估,开展该单位全人群的应急免疫或查漏补种。当病例在自然村、居委会等人口较为分散的场所,应对病例接触者及病例周围易感人群开展应急接种,必要时可跨社区(村)、乡镇、县区开展,并重点关注常规免疫工作比较薄弱、有较多易感儿童的地区。
④ 疫苗种类:为有针对性控制疫情,在未做出实验室诊断前开展应急接种的,建议采用含麻疹-风疹成分的联合疫苗。在暴发疫情经实验室确诊后,可使用相应单价疫苗或联合疫苗,在条件允许的情况下优先考虑使用联合疫苗。
⑤ 应急接种的形式
结合麻疹疫情扩散风险评估结果、目标人群既往接种率、免疫史记录质量、目标人群对重复接种的接受程度综合分析,确定选择查漏补种(需核实目标人群既往免疫史及患病史来确定接种对象)或应急接种(无论既往麻疹疫苗免疫史均接种)。一般地,病例接触者或周边社区人群麻疹疫苗全程接种率较高,且接种记录、登记较为完善时,可对目标人群开展查漏补种;而在流动人口聚集或常规免疫薄弱地区,多数接种对象免疫史不清,应开展应急接种。
(三)特定场所防治措施
在特定场所发生的麻疹疫情,除了实施一般控制措施和免疫预防措施之外,还需要针对特定场所的特点,因地制宜、科学有据地采取针对性的防控措施。
1. 学校与托幼机构
麻疹在学校、托幼机构等集体单位暴发时,病例须暂时离开学校,住院8
或居家隔离治疗,出疹后4天内避免与易感者接触。
病例所在班级应立即开展应急接种,同时对校内所有儿童免疫史进行查验并开展查漏补种,校内工作人员如果无免疫史也应接种含麻疹成分疫苗。如病例数较多、传播风险较大时,对同一地区暂时未受暴发影响的学校与托幼机构的儿童也应考虑开展接种率评估和查漏补种。
在发生暴发疫情的学校及周边学校,应开展晨检和因病缺勤病因追查与登记,加强监测,做到早发现、早报告、早调查。教室等环境保持空气流通,开展预防麻疹的健康宣传教育,使师生养成良好卫生习惯,提高防病意识。
2. 医疗机构
在麻疹流行的地区和麻疹高发季节,医疗机构可能成为助推麻疹病毒传播的特殊场所,这对小月龄儿童的影响尤为明显。应在以下几个方面加强医疗机构的麻疹防控工作。
(1)防止医护人员感染麻疹并成为传染源造成医源性传播。所有可能暴露于麻疹病例的医务人员,如无两剂次麻疹疫苗免疫史、既往患病史或血清学免疫力证据,均应接种麻疹成分疫苗。对于已经暴露于麻疹病例的医护人员,无免疫史者应进行隔离并采取适当的暴露后预防措施(如接种麻疹疫苗)等。
(2)防止医院成为助推麻疹病毒传播传播的场所。做好就诊病例的预检分诊,尤其防止门诊治疗、集中输液等环节造成的交叉感染。做好住院病例的隔离,免疫功能低下的病例应隔离更长时间,禁止麻疹病例与易感者接触。
(3)做好宣传教育。对于在医疗机构就诊并可能接触到麻疹病例的易感者,尽早接种含麻疹成分疫苗。未到免疫月龄婴儿,在医疗机构接受诊疗活动过程中,尽量避免与其他患者近距离接触。医生在诊治适龄儿童病例时,应常规询问疫苗接种情况,提醒及时接种免疫规划疫苗。
3. 流动人口聚集地
在流动人口聚集地的儿童可能错过接种麻疹疫苗,麻疹暴发可以暴露出 9
常规免疫薄弱环节并予以改进的机会。发生暴发疫情后,在开展应急接种措施控制疫情的同时,结合发现的常规免疫薄弱原因,制定加强常规免疫工作的长期计划,及时分析流动人口聚集地的健康教育需求,广泛开展有针对性的宣传教育,提高常规免疫接种率,避免新的暴发疫情发生。
4. 成人集体单位
在厂矿、工地、企业等成人为主的集体单位发生麻疹暴发时,由于发病人群免疫史不清,应根据发病年龄特点、人群免疫力评估结果等因素确定目标人群,做好宣传动员,尽早开展应急接种。避免由于人员流动性大、依从性差使疫情控制措施流于形式。
5. 紧急情况
当发生突发自然灾害等紧急情况时,原有的秩序被严重破坏,生活环境恶劣、拥挤,极易造成传染病暴发流行,尤其是麻疹这类传染性极强的疾病。在紧急情况发生的初期,如果当地常规免疫疫苗接种率低于90%,群体性接种麻疹疫苗应是最优先考虑的免疫预防措施,无需等待有病例报告才开展。
五、疫情评估与总结
最后一例麻疹病人发病后21天内无新的麻疹病例出现可判断为暴发结束。麻疹实验室网络连续3个月未监测到输入性病毒基因型,输入性病例导致的输入性相关病例传播被阻断,可判断为输入性疫情结束。
在现场调查过程中,应及时向上下级进行信息反馈,针对发现的危险因素、免疫规划薄弱地区、薄弱环节提出改进建议,协调相关部门和人力、物力资源,及时落实相关控制措施,短时间控制疫情规模。在暴发调查过程中应及时向周边地区通报疫情情况,以便及时应对。
负责疫情调查处置的疾病预防控制机构应将调查处置结果录入麻疹监测信息报告管理系统中,撰写并通过该系统上传调查报告,内容主要包括暴发疫情的发现、报告和调查情况;疫情流行病学特点分析;发生暴发疫情的原因及危险因素分析;麻疹监测系统运转情况;控制疫情所采取的干预措施及其效果评估;疫情的趋势及结局;结论及建议等(参考模板见附件4)。调10
查报告可分为初次报告、进展报告和最终报告,根据不同疫情规模和进展情况进行报告。
在暴发疫情得到控制后,应及时总结经验,发现有特点的暴发和危险因素时,应扩大调查结果的交流范围,对其他地区和相关部门决策提供借鉴,防止类似疫情再次发生。
暴发调查所有原始资料应保存在负责疫情调查处置的疾病预防控制机构。
附:1.
2.
3.
4.
麻疹病例密切接触者登记表(参考模板) 麻疹疑似病例主动搜索表(参考模板) 麻疹病例个案调查报告(参考模板,适用于单病例暴发疫情)麻疹暴发疫情调查报告(参考模板) 11
附1:
麻疹疑似病例主动搜索表(参考模板)
开展主动搜索的地址(乡村)______省______市______县(区)______乡(镇)______村(街道) 共调查________人(或病历数) 搜索时间:_____月_____日
填表说明:每张表格填写在一个地点开展主动搜索时发现的疑似病例的情况;每例疑似病例填写一行,按调查先后顺序填写;
其 中:其他症状(1=咳嗽;2=卡他症状;3=口腔粘膜斑;4=眼结膜炎),含麻疹成分疫苗接种剂次(0=0剂次;1=1剂次;2=2剂次;3=≥3剂次)
12
附2:
麻疹病例密切接触者登记表(参考模板)
病例信息:姓名______ 性别___ 住址___________ 出疹日期_______ 调查日期 ___月___日 密切接触者调查日期 ____月____日~____月____日
填表说明:每张表格填写1名麻疹病例的所有密切接触者情况; 每例密切接触者填写一行,按调查顺序填写;
与病例关系(1=家庭成员;2=同事;3=同学;4=医护人员;5=其他___),接触方式(1=共同工作/学习/娱乐;2=同住一屋;3=诊治护理;4=其他 ___),含麻疹成分疫苗接种剂次(0=0剂次;1=1剂次;2=2剂次;3=≥3剂次;9=不详)
13
附3 :
麻疹病例个案调查报告(参考模板)
(基层调查单位用)
1. 背景信息
1.1 近一年以来当地麻疹发病情况。
1.2 病例基本情况。包括人口学、流动情况、近期旅行史等。
2. 病例发病就诊经过、诊断情况
3. 标本采集及检测结果、病例分类情况
4. 病例感染来源分析
5. 病例免疫史情况
常规免疫、强化免疫、接种剂次、接种时间、疫苗种类、未种或迟种原因。
6. 病例接触者情况
6.1 日常生活接触
调查密切接触者基本情况、与病例的关系和接触情况、既往麻疹患病史和免疫史、是否发病、是否应急接种等情况。
6.2 集体环境接触情况
所在集体单位人数、年龄构成、接触方式及频率、是否开展应急接种及接种结果、后续发病情况。
7. 控制措施
7.1 病例管理、治疗情况
7.2 病例隔离情况
7.3 主动搜索范围及结果
7.4 人群免疫史调查分析
8.调查小结
9. 附个案调查表、麻疹病例密切接触者一览表。
14
附4:
麻疹暴发疫情调查报告(参考模板)
(省、市、县级暴发调查通用)
1. 背景信息
简要概述本次疫情发生的背景情况。 1.1 当地基本概况
简要说明疫情发生地或单位的基本情况,包括地理位置、人口总数、出生率、年龄构成(0-6岁、7-14、15-)、流动情况等。如发生在集体单位,说明人员职业构成。既往常规免疫工作开展情况。
1.2 麻疹疫情历史概况
麻疹监测开展情况简要回顾。有麻疹疫情监测以来的历年病例数、发病率,周期性流行特征描述。
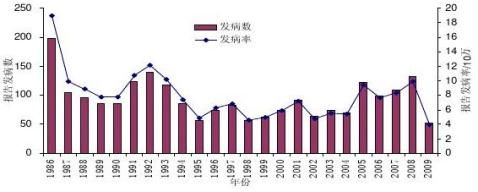
例图 ××地19××-20××年麻疹发病情况(发病数、率双轴线柱) 2. 病例定义
2.1 搜索病例定义 2.2 病例分类原则
3. 病例搜索、诊断分类
3.1 病例搜索开展地理范围(县、乡、村?)、搜索单位(社区、医院?)、时间范围。搜索方法(回顾性、前瞻性、监测系统报告、是否零报告等)。
3.2 实验室诊断情况 采集血清学标本病例数、开展检测的单位、检测所用试剂、IgM阳性数。病原学标本采集及检测情况。
3.3 流行强度及病例分类
描述本次疫情发病率,病例数,病例分类情况。
疑似病例数、实验室确诊病例数、流行病学联系病例数、临床诊断病例数、排除病例数。
15
例图:麻疹病例分类情况
3.4 病例临床表现
基本临床表现、并发症、转归死亡数,病死率。 4. 流行病学特征分析
所有分析均基于病例发病时间,如需要可单独分析发病日期和报告日期(审核日期)的关系。
4.1 时间分布
流行曲线文字描述。
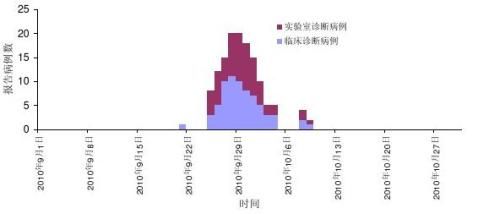
例图 ××地20××年××-××麻疹病例周分布(按发病日期) 4.2地区分布
地区分布文字描述。并辅以表格、或发病点图、发病率地图表示。
例表 ××地××年××-××日辖区麻疹发病情况
辖区单位 人口数 病例数 发病率 死亡数 病死率
合计
16
例图 麻疹发病地图(发病散点图、病例时间变化趋势散点地图)
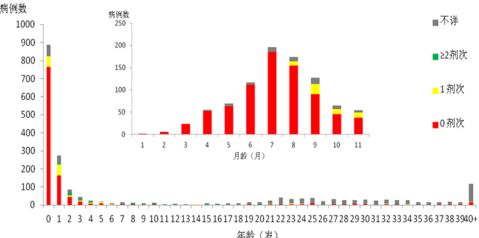
4.3 人群分布 4.3.1 年龄分布
文字描述年龄构成、年龄别发病率。
例表 ××地××时间麻疹病例年龄分布
年龄组 <8月龄 8-11月龄 1-4岁 5-9岁 10-14岁 15-19岁 20-24岁 25-29岁 30-34岁 35-39岁 40-44岁 45-49岁 50岁- 合计
总人口
病例数
占总病例%
罹患率
死亡数
病死率
4.3.2 其他人群特征分布
文字描述其他人群特征分布,如集体单位不同班级、职业。社区本地、流动人群等。
例表 ××地××时间麻疹病例其他人群特征分布
分组举例 本地人口 流动人口
不同班级
不同职业
合计
人口数
病例数
发病率
死亡数
病死率
17
4.3.3 不同人群时间分布变化
用以描述不同人群发病先后顺序、疾病传播、扩散的特点、危险因素等。可在辅以不同人群为分类的时间流行曲线。
4.4 死亡病例分析
如有死亡病例,描述分析死亡病例流行病学特征,发病及诊治过程,营养状况、并发症等死亡威胁因素等。
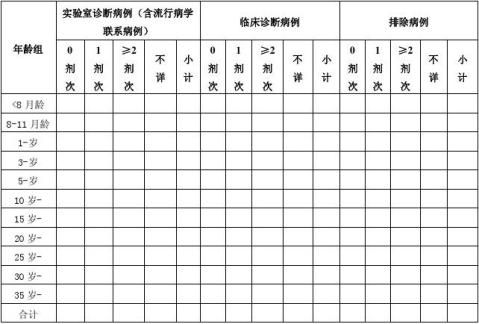
5. 人群免疫水平分析 5.1 病例免疫史分析 5.1.1 接种率估算
重点描述分析8月龄-14岁儿童免疫情况,根据疫苗效率曲线分析小年龄儿童接种率或接种工作质量。根据排除病例免疫史推测分析相应人群适龄儿童疫苗接种情况。
例表 _______地××时间麻疹疑似病例含麻疹成分疫苗免疫史情况
18
例表 ____地××时间不同人群麻疹病例(实验室+临床诊断)含麻疹成分
疫苗免疫史情况(举例)
例图 **地区病例免疫史
5.1.2 未接种原因分析(需额外补充个案调查表信息)
0剂次或未按时完成常规2剂次接种病例分布特点及未接种原因分析,强化免疫未种原因分析。
5.2常规接种率数据分析
历年报告MCV1、MCV2接种数、接种率,根据统计局掌握人口数据估算接种
19
率。
5.3 既往强化免疫数据分析(含统一组织的查漏补种) 文字描述既往强化免疫情况,强化免疫人群本次疫情发病情况。 5.4 调查接种率分析
历史调查接种率数据(说明调查时间、目标年龄、调查单位、调查方法)。 本次疫情现场调查接种率数据。 5.5 疫苗接种及时性分析
根据病例免疫史分析数据和接种率调查数据,描述8月龄一剂次、18月龄两剂次接种及时情况,分析不及时接种对于易感人群积累速度的影响等。
5.6 血清流行病学结果分析
如果有既往资料,可加以利用分析,但需说明抽样方法、调查质量、实验室检测方法和试剂、界值判定标准等。
5.7疫苗效率及接种工作分析
根据病例对照研究或队列研究分析的接种疫苗保护效果、病例免疫史分析结果、现场接种率调查结果、推测分析当地特定时间段的实际疫苗效率,如疫苗效率不理想,结合当地常规工作情况、疫苗接种服务质量、当地疫苗管理情况的调查结果综合分析可能的原因。
5.8 综合分析易感人群积累情况
根据5.1-5.7综合分析本地易感人群积累情况。 6. 其他危险因素分析 6.1 感染来源分析
首发病例、指示病例调查、输入性病例情况。
20
6.3 人口流动性分析
6.4 医源性感染分析
病例对照、现场调查
6.5特殊人群、成人病例、集体单位危险因素分析
6.6 常规工作质量评价
免疫服务、冷链、
7. 疫情处置
7.1 病例管理
7.1.1 病例治疗情况
病例就诊、治疗、补充维生素A、重病病例转归等。
7.1.2 病例隔离情况
家庭隔离、住院隔离
7.1.3 接触者管理情况
医学观察、免疫球蛋白的应用
7.2 预防接种措施
7.2.1 查漏补种
开始时间、结束时间、查漏范围、年龄范围、目标人数、接种人数、接种率。
7.2.2 应急接种
开始时间、结束时间、查漏范围、年龄范围、目标人数、接种人数、接种率。
7.3 其他控制措施
7.3.1 医疗机构管理
7.3.2 集体单位管理
学校、集体用工单位等。
7.3.3 健康教育
7.3.4 加强监测情况
8. 疫情趋势分析及控制效果评价
8.1 疫情变化趋势
空间变化、年龄变化、时间变化趋势
8.2 疫情预测
结合人群免疫力、人群流动、密度、社会因素等综合分析暴发疫情扩散危险 21
性。
8.3 控制措施评价
8.4 疫情终止判定
9. 局限性
10. 结论 疫情性质 主要危险因素 控制效果结论
11. 建议 针对本次疫情 针对常规工作
针对预防下一次暴发
22
-
金沙小学家长座谈会总结
借着期中考试的契机,乐峰中心小学校本部召开了期中家长座谈会,主要目的是希望家通过本次座谈会让家长们多了解孩子在校表现,加强家庭和学…
-
消防队年度工作总结
20xx年消防队工作汇报各位领导、同志们:大家好!全年以来,在安塞县委、县政府、市消防支队和杏子川采油厂的领导下,坚持以十七大精神…
-
PHP数组的总结(很全面啊)
PHP数组的总结(很全面啊).txt爱情是艺术,结婚是技术,离婚是算术。这年头女孩们都在争做小“腰”精,谁还稀罕小“腹”婆呀?高职…
-
20xx年制造分厂机修工段年终工作总结
20xx年年终工作总结在各级领导和同事们的关心支持下,本人按照岗位职责要求和行为规范,认认真真地做好了本职工作,较好的完成了领导所…
-
商管员工作总结
时间过得飞快,在繁忙的工作中,不知不觉又过了一年,回首这一年在各级领导的指挥下,在***的直接带领下,我们做了我们应该做的工作,在…