微生物学检测结果的报告
微生物学检测结果的报告
送检单位: 有限公司 送检样品:水样(1,2,3)
检测项目:细菌总数和大肠菌群数 检测依据:
(1)GB4789.2-2010 (2) GB4789.3-2010 (3)GB4789.15-2010 检测结果:
(1) 样品1细菌总数检测结果:
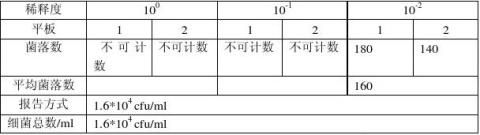
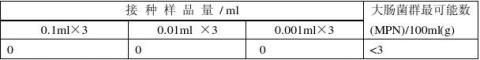
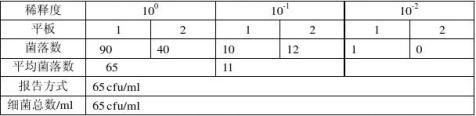
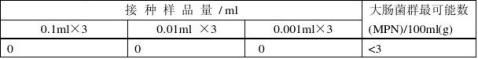
样品2大肠菌群数检测结果
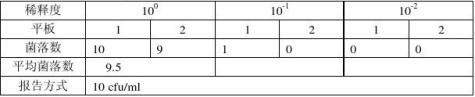

样品3大肠菌群数检测结果
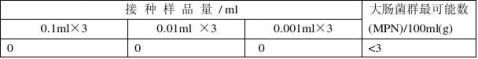
(4) 霉菌和酵母的检测
三个样品均未检出。
审核
日期: 检测人: 日期:
第二篇:微生物学专题报告
国人对抗生素的耐药性
作 者 姓 名: 姜 相 磊 (组长)
指 导 教 师: 李 莹
小 组 成 员: 隋 佳 颖 郝 金 茹
专
辽阳职业技术学院
业 年 级:
本报告首先对抗生素进行了解,从抗生素的作用,使用原则等方面出发来对抗生素的治病机制进一步了解。其次,对我国使用抗生素现状的介绍以及使用情

况,国内出现滥用抗生素所引起后果以及副作用。最后对国人对抗生素产生耐药性进行总结,同时阐述其原因并给国人相应的建议。
一、 抗生素简介
抗生素(Antibiotic)是微生物(例如:放线菌)的代谢产物或合成的类似物,在体外能抑制微生物的生长和存活,而对宿主不会产生严重的副作用。 (一)抗生素的分类
抗生素可用于治疗大多数细菌感染性疾病。 除了抗感染外,某些抗生素还具有抗肿瘤活性,用于肿瘤的化学治疗; 有些抗生素还具有免疫抑制和刺激植物生长作用。 抗生素不仅用于医疗,还应用于农业、畜牧业和食品工业等方面(在畜牧业中非治疗用途的抗生素,称为生长促进剂)。一般以其化学结构分类,大致上分类如下:
1.青霉素类
Amoxicillin(阿莫西林)
Ampicillin sodium(氨苄西林钠)
Apalcillin(阿帕西林)
Azlocillin(阿洛西林)
2.头孢菌素类
Aztreonam(氨曲南)
Cefadine(头孢拉定)
Cefadroxil(头孢羟氨芐)
Cefoxitin(头孢西丁)
Ceftriaxone(头孢曲松)
3.磷霉素类
Fosfomycin,Fosmicin(磷霉素)
4.万古霉素类
5.利福霉素类
Rifampin(利福平)
Rifamycin SV(利福霉素SV)
6.多粘菌素类
Polymyxin B(多粘菌素B)
Polymyxin E sulfate(硫酸多粘菌素E)
7.氨基糖甙类
8.四环素类
9.大环内酯类
1
Azithromycin(阿奇霉素)
Erythromycin(红霉素)
Roxithromycin(罗红霉素)
10.氯胺苯醇类
Chloramphenicol(氯霉素)
Chloramphenicol palmitate(氯霉素棕榈酸酯)
Thiamphenicol(硫霉素)
(二)抗生素的作用
19xx年,一个外国人弗莱明在实验室偶然发现能杀死细菌的青霉素,命名为“盘尼西林”。第二次世界大战期间,青霉素能使伤兵因为伤口感染而导致的死亡大大降低,成为非常稀罕和贵重的药品,英国首相邱吉尔曾经下令青霉素“必须给最好的军队使用”。链霉素的作用更是神奇无比,被人们称为成为结核的“克星”,使以往治疗无望的结核病人得以治愈。随着新抗生素的不断的被发现,白喉、猩红热、肺炎、梅毒等全部被抗生素遏制住,人们发现世界上那些最可怕的疾病突然失去了威胁,抗生素真是人类的大救星。
Klein说,尽管开发了广谱青霉素、头孢菌素和喹诺酮类药物,但老的抗微生物药物,如多西环素、米诺霉素、增效磺胺甲基异唑(TMP-SMX)、克林霉素及甲硝唑在治疗感染性疾病中仍然起着重要的作用。所有这些老药均可通过口服很好的吸收,使用老药减少了花费。除了传统的用途以外,一些老药已经成为新认识的感染性疾病的较好治疗药物,如多西环素是蜱传播立克次氏体病、埃里希体病和早期莱姆病的首选药物;TMP-SMX是贝氏等孢子球虫和无孢子虫病的首选药物;米诺霉素已经用于治疗耐甲氧西林金黄色葡萄球菌(MRSA)和耐甲氧西林表皮葡萄球菌(MRSE)的感染;克林霉素或甲硝唑与一种喹诺酮类药物联合应用,是治疗多种微生物感染的极好方案。
(三)抗生素的使用原则
临床应用抗生素时必须考虑以下几个基本原则:
1 严格掌握适应证凡属可用可不用的尽量不用,而且除考虑抗生素的抗菌作用的针对性外,还必须掌握药物的不良反应和体内过程与疗效的关系。
2 发热原因不明者不宜采用抗生素除病情危重且高度怀疑为细菌感染者外,发热原因不明者不宜用抗生素,因抗生素用后常使致病微生物不易检出,且使临床表现不典型,影响临床确诊,延误治疗。
3 病毒性或估计为病毒性感染的疾病不用抗生素抗生素对各种病毒性感染并无疗效,对麻疹、腮腺炎、伤风、流感等患者给予抗生素治疗是无害无益的。咽 2
峡炎、上呼吸道感染者90%以上由病毒所引起,因此除能肯定为细菌感染者外,一般不采用抗生素。
4 皮肤、粘膜局部尽量避免反应应用抗生素因用后易发生过敏反应且易导致耐药菌的产生。因此,除主要供局部用的抗生素如新霉素、杆菌肽外,其它抗生素特别是青霉素G的局部应用尽量避免。在眼粘膜及皮肤烧伤时应用抗生素要选择告辞适合的时期和合适的剂量。
5 严格控制预防用抗生素的范围在下列情况下可采用预防治疗:
(1)风湿热病人,定期采用青霉素G,以消灭咽部溶血链球菌,防止风湿热复发。
(2)风湿性或先天性心脏病进行手术前后用青霉素G或其它适当的抗生素,以防止亚急性细菌性心内膜炎的发生。
(3)感染灶切除时,依治病菌的敏感性而选用适当的抗生素。
(4)战伤或复合外伤后,采用青霉素G或四环素族以防止气性坏疽。
(5)结肠手术前采用卡那霉素,新霉素等作肠道准备。
(6)严重烧伤后,在植皮前应用青霉素G消灭创面的溶血性链球菌感染。或按创面细菌和药敏结果采用适当的抗生素防止败血症的发生。
(7)慢性支气管炎及支气扩张症患者,可在冬季预防性应用抗生素(限于门诊)。
(8)颅脑术前1天应用抗生素,可预防感染。
6 强调综合治疗的重要性在应用抗生素治疗感染性疾病的过程中,应充分认识到人体防御机制的重要性,不能过分依赖抗生素的功效而忽视了人体内在的因素,当人体免疫球蛋白的质量和数量不足、细胞免疫功能低下,或吞噬细胞性能与质量不足时,抗生素治疗则难以秦效。因此,在应用抗生素的同进应尽最大努力使病人全身状况得到改善;采取各种综合措施,以提高机体低抗能力,如降低病人过高的体温;注意饮食和休息;纠正水、电解质和碱平衡失调;改善微循环;补充血容量;以及处理原发性疾病和局部病灶等。
二、我国使用抗生素的现状
临床上基本每一个科室,每一个专业的医生都在使用抗生素,它的使用率是非常高,对于感染,包括病毒感染,细菌的感染,寄生虫的感染,支原体、衣原体等微生物感染都需要使用抗生素。我们平常的很多疾病也确实属于感染性疾病,如普通的感冒,上呼吸道的感染,泌尿道的感染,皮肤的感染,但他们引起的感染原是不同的,上呼吸道80-90%是病毒感染,而泌尿道的是细菌感染。如果是病毒感染我们要用抗病毒的抗生素,如果是细菌感染就要用抗细菌的抗生素。在医院里抗生素的使用占总量的30-50%。其中一部分是需要使用的,另外一部分属于不合理使用。除了医院,老百姓的家里都会有抗生素存在,药店里的 3
很大一部分也是抗生素。在我国抗生素的使用是非常广泛的,其中肯定有很多不合理之处,这就需要进行严格的、科学的指导管理。
抗生素的不规范使用,一个方面是引起细菌耐药,细菌耐药产生的速度远远快于我们新药开发的速度。长此以往,我们可能会退回到七、八十年代以前的状态,没有抗生素使用,人类将再一次面临很多感染性疾病的威胁。比如,结核病是结核杆菌引起的传染病,很多年前大家觉得控制得非常好,但是现在耐药的结核菌非常多,治疗起来就很困难。这就可能引起死亡率的增加,而且治疗耐药性结核花费的社会资源是治疗一个非耐药结核的十倍以上,造成的社会负担是非常重的。第二个方面,抗生素也是药物,进入人体以后发挥治疗效果的同时也会引起很多的不良反应。用的药物越多,引起不良反应的机会越高。我国药物不良反应监测中心的记录显示,我们国家的药物不良反应三分之一是由抗生素引起的,这个比例和抗生素的使用比例是一致的。抗生素的种类比较多,引起的不良反应或者是严重的不良反应涉及到了身体的每一个系统,所以抗生素的合理使用是迫在眉睫需要解决的问题。
国家食品安全监督管理局已下发了关于开展抗菌药物合理使用的宣传活动的通知,号召民众不要自买抗菌药,在医生的指导下合理使用抗菌药。这是对人民负责任的举措,大家应该积极参与,不只是专业的医务人员需要合理地使用抗生素,普通的民众和患者也要有合理使用的意识,要在医生的指导下使用,不要盲目地自己购买抗生素使用。这样才能促进我们国家抗生素的合理使用,避免药物的不良反应,细菌耐药的不断加剧。
三、滥用抗生素的后果及副作用
从大的方面说,长期使用抗生素,就会出现具有耐药性的微生物,然后就要研究新的抗生素去克制新的微生物,再出现新的具有耐药性的微生物,不断循环下去,终有一天就会出现一种人类束手无策的微生物,它带来的疾病将会灭亡人类,虽然这已经是确实的事实了,但是我们现在也不可能杜绝抗生素,只能尽量节制。
凡是超时、超量、不对症使用或未严格规范使用抗生素,都属于抗生素滥用。抗生素的普遍使用使越来越多的细菌产生了耐药性,医生们发现,原来有特效的抗生素对耐药菌的作用越来越小。每一种抗生素投入使用,没有被杀灭的细菌会迅速产生对这一抗生素的抗体,成为耐药菌。如绿脓杆菌可以改变细胞膜的通透性,阻止青霉素类药物的进入;结核杆菌通过改变体内蛋白质结构阻止抗生素与其结合;更有甚者,有的革兰氏阴性菌可以主动出击,用水解酶水解掉青霉素和头孢菌素类药物。这种耐药性既能横向被其他细菌所获得,也能纵向遗传给后代。
从细菌的耐药发展史可以看出,在某种新的抗生素出现以后,就有一批耐药菌株出现。医学工作者开发一种新的抗生素一般需要10年左右的时间,而一代 4
耐药菌的产生只要2年的时间,抗生素的研制速度远远赶不上耐药菌的繁殖速度。于是医生一边加大用药剂量,研究者一边研究新药。更先进的抗生素不断发明,细菌的耐药性同时飞快增强,一场抗生素和细菌耐药性的赛跑始终在进行着。
事实确实如此。目前,中国的门诊感冒患者约有75%应用抗生素,外科手术则高达95%。世界卫生组织调查显示,中国住院患者抗生素药物使用率高达80%,其中使用广谱抗生素和联合使用两种以上抗生素的占58%,远远高于30%的国际水平。
复旦大学附属儿科医院的统计数据显示,该院每年销售收入排序前3位的药物均为抗生素。20xx年,15种最畅销的药物中抗生素药品就占了11种。此外,静脉注射已经成了滥用抗生素的新途径。每天1000个呼吸道感染的门诊患者里,有将近2/3会接受静脉注射治疗。儿科医院静脉应用抗生素呈现出逐年增多的趋势。
据统计,仅超前使用第三代头孢菌素,全国一年就多花费7亿多元。滥用抗生素的直接恶果就是耐药性的日渐严重。以中国细菌耐药性最为严重的地区之一上海为例,上海人群感染的金黄色葡萄球菌中,80%已经产生了对青霉素G的耐药性。一些药品的有效率已经跌到了20%。在一些地方,预防结核病的卡介苗的有效率只有30%。
但是,事实上不尽如此,虽然任何一家药店或者大药房都非常醒目的写着“RP”凭医生处方购买等字样,但这只是一纸空文。实际上,不用凭医生的处方,任何人到任何一家药店都能够买到抗生素(包括任何针剂)等处方用药。甚至,有很多的药店或者大药房还配有护士,就在药房里面直接的为买药者进行静脉注射。这些人根本不懂得药物的性能原理及使用适应症;禁忌症;使用的疗程等;不懂得发生输液反映或者过敏反应的处理与抢救,使得在药房里打针致死人命案时有发生。
四、产生耐药性的原因
当长期应用抗生素时,占多数的敏感菌株不断被杀灭,耐药菌株就大量繁殖,代替敏感菌株,而使细菌对该种药物的耐药率不断升高。目前认为后一种方式是产生耐药菌的主要原因。病原体对某种药物耐药后,对于结构近似或作用性质相同的药物也可显示耐药性,称之为交叉耐药(Cross Resistance),根据程度的不同,又有完全交叉耐药和部分交叉耐药之分。随着抗生素的应用日益广泛,细菌对一些常用的药物呈现不同程度的耐药性。
耐药性又称抗药性,一般是指细菌与药物多次接触后,对药物的敏感性下降甚至消失,致使药物对耐药菌的疗效降低或无效.耐药性产生机制。 1.产生灭活酶 灭活酶有两种,一是水解酶,如β-内酰胺酶可水解青霉素或头孢菌素.该酶可由染色体或质粒介导,某些酶的产生为体质性(组构酶);某些则可经诱导产生(诱 5
导酶).二是钝化酶又称合成酶,可催化某些基团结合到抗生素的OH基或NH2基上,使抗生素失活.多数对氨基甙类抗生素耐药的革兰阴性杆菌能产生质粒介导的钝化酶,如乙酰转移酶作用于NH2基上,磷酸转移酶及核苷转移酶作用于OH基上.上述酶位于胞浆膜外间隙,氨基甙类被上述酶钝化后不易与细菌体内的核蛋白体结合,从而引起耐药性. 2.改变细菌胞浆膜通透性 细菌可通过各种途径使抗菌药物不易进入菌体,如革兰阴性杆菌的细胞外膜对青霉素G等有天然屏障作用;绿脓杆菌和其他革兰阴性杆菌细胞壁水孔或外膜非特异性通道功能改变引起细菌对一些广谱青霉素类,头孢菌素类包括某些第三代头孢菌素的耐药;细菌对四环素耐药主要由于所带的耐药质粒可诱导产生三种新的蛋白,阻塞了细胞壁水孔,使药物无法进入.革兰阴性杆菌对氨基甙类耐药除前述产生钝化酶外,也可由于细胞壁水孔改变,使药物不易渗透至细菌体内。 3.细菌体内靶位结构的改变 链霉素耐药株的细菌核蛋白体30S亚基上链霉素作用靶位P10蛋白质发生改变;利福平的耐药性是细菌RNA多聚酶的β'亚基发生改变,使其与药物的结合力降低而耐药.由质粒介导的对林可霉素和红霉素的耐药性,系细菌核蛋白体23S亚基的腺嘌呤甲基化,使药物不能与细菌结合所致.某些肺炎球菌,淋球菌对青霉素G耐药,以及金葡菌对甲氧苯青霉素耐药,乃因经突变引起青霉素结合蛋白质(PBPs)改变,使药物不易与之结合.这种耐药株往往对其他青霉素(如苯唑或邻氯青霉素)和头孢菌素类也都耐。 4.其他 细菌对磺胺类的耐药,可由对药物具拮抗作用的底物PABA的产生增多所致;也可能通过改变对代谢物的需要等途径。
五、总结及建议
有一组数字,或许能说明问题:每年有20万中国人死于药物不良反应,其中,因抗生素滥用造成的死亡要占到40%。中国三分之一的残疾人属于听力残疾,而60%到80%的致聋原因与使用抗生素有关。
不管怎么样,打针致死致残的毕竟是少数,更多数的情况是患者在不知不觉中产生了可怕的抗药性。感冒了到药店买点抗生素或者液体,用电话叫来一位护士,花上几元钱手工费,就在药房或者居民的家中进行输液、治病。病情刚刚好了一点就停药了,这样久而久之,在人的体内就逐渐的产生了耐药性!全民都这样来当医生,用不了几年,用过药的这些人就是耐药一族了!我国研制生产一种新的抗菌素,得需要10年的时间,而人类若是乱用抗菌素只需要1-2年就可以产生耐药性。
由于我们国家现在的法律不健全;国民对抗生素的使用也没有正确的认识,再加上执法队伍监管不力,有关的法律滞后,最终放纵了抗生素使用的泛滥。然而抗生素的滥用,决不仅仅是一个个人的力量就能解决的问题。比如有人说:自己和家人都尽量避免使用抗生素,因此耐药菌不会在自己身上形成。然而,事实 6
远比这种一厢情愿的想法残酷。时至今日,中国人几乎生活在一个无处不有抗生素、因此无处不有耐药菌的环境中。“洁身自好”并不能保证自己不成为抗生素滥用的受害者。
根据20xx年的数据,世界抗生素市场的平均年增长率为9%左右,而20xx年全球抗生素药物的销售总额突破420亿美元,占整个抗感染药物(包括抗病毒药物和疫苗)市场的46%,占整个药物市场的5%。然而,抗生素市场正日趋成熟,过去5年的年平均增长率仅为4%。相比之下,抗病毒药物和疫苗的增长率却高达16.7%和16.4%。群雄争霸抗生素市场头孢类抗生素在所目前全球抗感染药物市场销售额约占药品总销售额的15%左右,位居全球药品市场销售额的第二位。其中,抗生素占世界抗感染药物市场的份额最大;抗病毒药居第二位;第三位为抗真菌药;其它则为疫苗和抗原生动物药等。美国是世界上最大的抗生素市场,抗生素市场的年销售额达100亿美元;日本则占世界抗生素市场的35%,其中头孢类占日本市场的34%。在中国医药市场中,抗感染药物已经连续多年位居销售额第一位,年销售额为200多亿元人民币,占全国药品销售额的30%,全国数千家国家药品生产企业中,有1000多家生产各类抗生素,市场竞争异常激烈。 如此之多的抗生素被生产出来,并不都是用在了人类身上。动物都与人一起使用起抗生素,因为使用抗生素可以使它们生长更快,生产产品更多,获利更多。近年来,发达国家意识到在动物饲料中添加抗生素的危害性,从19xx年开始,立法禁止在动物饲料中使用抗生素。但欧盟的科学家披露,即使如此,美国生产的抗生素还是约有70%用来饲养动物。我国每年生产的700吨喹诺酮,仅这一种抗生素就有一半用于养殖业。这导致中国地区大肠杆菌对喹诺酮的耐药性已达到60%。
建议国人勿滥用抗生素类药物,应合理用药,并不是昂贵的药物就是治疗疾病的好药物,吃得多就能加速治疗的效果,要真正能用到“对症下药”“适量用药”。抗生素类药物药效确实很高,但是长期的使用会给自己本身带来了不便,对药物的抗药性减少,从而使我们的身体能力会变差。所以我们要提高我们的用药意识,保护好我们的身体。
六.体会
通过做此次报告,让我受益匪浅。虽然在做的过程中遇到了很多困难,但是最终我还是努力地把它完成了。同时也让我知道了很多知识,不但对抗生素有了许多了解,对电脑的使用也又熟练了很多,增强了我的耐性,对微生物学也又更一步增加了兴趣。感觉做这样的专题报告很有意思,能从中学到很多东西,希望以后老师能多布置些此类作业,给我们学习和锻炼的机会。
7
- 微生物检验报告单
-
微生物检测报告
沈阳和润轻工实业有限公司微生物检测报告试验样品生产日期一培养基营养琼脂压力蒸汽灭菌后备用仪器生化培养箱百级净化台压力蒸汽消毒器二试…
-
微生物学检测结果的报告
微生物学检测结果的报告送检单位有限公司送检样品水样123检测项目细菌总数和大肠菌群数检测依据1GB4789220xx2GB4789…
- 微生物检验记录和报告
-
微生物检测质检报告单 模板
微生物分析检测中心质检检测报告客户名称产品名称生产批号抽样方式及数量成品外观包装材料生产日期检测登记号检测依据及分析方法质检检测结…
-
微生物实验报告
实习报告实习名称系别年级专业学生姓名指导老师食品微生物检验实习生物与化学工程系12级食品科学与工程专业某某某王老师黄老师李老师XX…
-
微生物检验实习报告
实习报告实习名称系别年级专业学生姓名指导老师食品微生物检验实习11级食品科学与工程专业王磊1140905035王瑶琼吴菲菲黄大川邵…
-
微生物综合实验报告
实验报告微生物综合实验报告姓名杨延景班级食品1101学号20xx040632黄河水利职业技术学院实验报告指导老师郭永目录项目一食品…
-
微生物自主实验报告
微生物自主实验报告1涂平板分离土壤中的微生物选用的菌株显微镜下观察的细菌形态芽孢染色革兰氏染色2细菌的生理生化反应酚红半固体左为亮…
-
实验室微生物检测报告_
实验室微生物检测报告1材料与方法11材料111培养基肉膏蛋白胨琼脂平板112溶液和试剂无菌水113仪器和其他用品灭菌棉签装在试管内…
-
动物微生物及免疫学(实践教学)实验报告
四川农业大学动物微生物及免疫学实践教学实验报告组长组员二零一二年四月1一实验目的一掌握一般培养基的制备原理及要求掌握培养基酸碱度的…