《人乳头瘤病毒(HPV)核酸检测及基因分型试剂技术审查指导原则》(征求意见稿)
人乳头瘤病毒(HPV)核酸检测及基因分型试剂技术审查指导原则(征求意见稿)
一、前言
本指导原则旨在指导注册申请人对人乳头瘤病毒(HPV)核酸检测及基因分型试剂注册申报资料的准备及撰写,同时也为技术审评部门对注册申报资料的技术审评提供参考。
本指导原则是针对人乳头瘤病毒(HPV)核酸检测及基因分型试剂的一般要求,申请人应依据产品的具体特性确定其中内容是否适用,若不适用,需具体阐述理由及相应的科学依据,并依据产品的具体特性对注册申报资料的内容进行充实和细化。 本指导原则是对申请人和审查人员的指导性文件,不包括注册审批所涉及的行政事项,亦不作为法规强制执行,如果有能够满足相关法规要求的其他方法,也可以采用,但需要详细阐明理由,并对其科学合理性进行验证,提供详细的研究资料和验证资料,相关人员应在遵循相关法规的前提下使用本指导原则。 本指导原则是在现行法规和标准体系以及当前认知水平下制定的,随着法规和标准的不断完善,以及科学技术的不断发展,本指导原则相关内容也将适时进行调整。
二、适用范围
人乳头瘤病毒(human papillomavirus, HPV)属于乳多空病毒科的乳头瘤病毒属,是一种小分子的、无被膜包被的、环状双链DNA病毒,基因组长约8000碱基对(bp),分为3个功能区,即早期转录区(E区)、晚期转录区(L区)和非转录区(长
1
控制区,LCR)。HPV通过直接或间接接触污染物品或性传播感染人类。该病毒只能感染人的皮肤和粘膜上皮细胞,能引起人类皮肤的多种乳头状瘤或疣及粘膜生殖道上皮增生性损伤。
HPV广泛存在于自然界,据统计70%~80%的女性在其一生中会有至少一次的HPV感染。但大多数感染为自限性,超过90%的感染的女性会出现一种有效的免疫应答,在没有任何长期的健康干预时在6到24个月之间可以清除感染。而持续性的高危型HPV感染则是导致宫颈癌及宫颈上皮内瘤变的主要原因。根据HPV各型别致病力大小或致癌危险性大小不同可将感染生殖道和肛门的HPV分为低危型和高危型两大类。高危型HPV感染被视为几乎所有宫颈癌发生的必要条件,全球范围的研究结果显示,在99.7%的宫颈癌患者体内检测到高危型HPV DNA的存在,其中HPV16型、18型、45型和31型感染占80%。低危型HPV一般与尖锐湿疣或低度鳞状上皮内病变相关,极少引起浸润癌。关于高危型与低危型的划分,国际上许多机构都给出了参考建议,依据WHO国际癌症研究机构(IARC)的研究成果,本指导原则建议将HPV16、18、31、33、35、39、45、51、52、56、58、59、66、68、73等15种基因型列为高危型,本指导原则中所述的检测试剂及其要求均只针对用于宫颈癌相关预期用途的(上述15种)高危型HPV核酸检测,如申报产品涉及上述15种型别以外的其他HPV基因型,则申请人需提出明确的理由和依据,且应得到国际有关权威机构的文献支持。
目前国际上通用的宫颈癌及宫颈上皮内瘤变的诊断主要遵循“三阶梯式”诊断程序,即宫颈细胞学、阴道镜及组织病理学检查。宫颈细胞学检查是普遍应用的宫颈癌及宫颈上皮内瘤变的筛查方法,可发现早期病变。但受方法学所限,宫颈细胞学检查
2
存在一定的漏诊及误诊率。高危型HPV检测用于宫颈细胞学检查异常患者的分流及宫颈癌筛查,可有效地增加宫颈病变检出率,提高细胞学检测敏感性,并降低筛查频率。
本文所述人乳头瘤病毒(HPV)核酸检测及基因分型试剂是指利用包括PCR-荧光探针法或其他分子生物学方法在内的核酸检测技术,以特定高危型HPV核酸(包括DNA和RNA)序列为检测目的,对人宫颈样本(如人宫颈脱落上皮细胞)进行体外定性检测的试剂,以确定受试样本中是否存在高危型HPV病毒,或同时鉴定感染HPV的基因型别。这里所述的HPV核酸检测试剂是指可同时检测多种基因型HPV但不能对阳性结果进行基因分型的试剂,HPV基因分型试剂是指检测多种基因型HPV的同时可以对HPV阳性结果进行基因分型的试剂。其中,可检测的HPV基因型别应至少包含16和18型。此类试剂检测结果在临床上用于:1)筛查子宫颈细胞学检查为ASC-US(意义未确定的非典型鳞状上皮细胞)结果的患者,以确定阴道镜检查的需要(以下简称ASC-US人群分流用途);2)对于30岁及以上的女性,用于辅助子宫颈细胞学检查以筛查是否有高危型HPV感染,此检测联合细胞学病史的评估、其他危险因子以及专业的指导方案可被用于指导患者的管理(以下简称宫颈癌辅助筛查用途);3)对于某年龄段(根据临床试验结果而定)女性,用于筛查是否有高危型HPV感染,此检测联合细胞学病史的评估、其他危险因子以及专业的指导方案可被用于指导患者的管理(以下简称宫颈癌一线筛查用途)。
在年龄<30岁的女性中,虽然HPV感染率很高,但其自主清除率也很高,因此若产品适用范围包括30岁以下宫颈细胞学检查正常的女性,则申请人应提供充足的理由,并就相关人群进行临床性能的充分验证。低危型HPV检测的临床价值尚不明确,
3
若申请人提出相关产品注册,则应详细解释其临床意义和适应症,并提供充分的证据;鉴于HPV病毒载量与宫颈癌风险尚无明确的相关性,且此类试剂的样本采集方法不利于量值溯源,因此建议检测试剂定位为定性检测,不建议进行定量或半定量检测的试剂的注册;此外,本指导原则只针对与宫颈癌相关的HPV检测,因此不适用于除宫颈样本外其他样本类型的检测。
本指导原则适用的检测方法主要指基于核酸检测的分子生物学技术。现有HPV核酸检测技术主要包括第二代杂交捕获法(HC2)、酶切信号放大法、PCR-荧光探针法、转录介导的核酸扩增技术以及PCR-杂交法等。这些方法在性能评价上可能会略有差异,但在技术指标方面均适用于本指导原则,以下有关注册申报资料的要求主要针对PCR-荧光探针法提出,其他方法学试剂应针对产品自身特点进行相应补充或修正。
由于宫颈癌筛查涉及面广,故由假阴性和假阳性HPV检测结果引起的潜在公共卫生损害风险较为显著。因此,确立良好的性能指标并充分理解HPV检测的临床意义,对于此类产品的安全有效性评价至关重要。产品性能如不符合临床需求,可能导致对患者所作的决策错误。假阴性结果可能导致宫颈癌诊断和治疗不及时,假阳性结果可能导致不必要的频繁筛查和侵袭性处臵。总体来说,此类试剂分析及临床性能的评价应有严格的控制,同时亦应重点关注临床的合理应用和检测结果的科学解释。
三、注册申报资料要求
(一)综述资料
此类产品的综述资料中,与预期用途相关的临床适应征背景情况的描述应着重于高危型HPV核酸检测和宫颈癌之间的相关性,及HPV检测临床应用的限定要求,陈述应科学、客观且有依据。
4
与国内外同类产品的比较内容应着重从方法学及HPV基因型检出能力等方面进行比较。综述资料的撰写应符合《体外诊断试剂注册管理办法》(总局令第5号)(以下简称《办法》)和体外诊断试剂注册申报资料要求及说明(总局20xx年第44号公告)(以下简称“44号公告”)的相关要求。
(二)主要原材料研究资料
此类产品的主要原材料包括引物、探针、酶、dNTP、核酸分离/纯化组分(如有)及企业参考品、试剂盒对照品(质控品)等。应提供主要原材料的选择与来源、制备及质量标准等的研究资料、对照品(质控品)的定值试验资料等。
1.引物和探针:应详述引物和探针的设计原则,提供引物、探针核酸序列、模板核酸序列及两者的对应情况。建议设计两套或多套引物、探针,并针对所有预期适用的HPV型别进行检出能力和特异性(如交叉反应)的评价,提供筛选的研究数据。如引物、探针由外部供应商合成,则还需针对供应商的选择提供评价数据。引物、探针的质量标准应至少包括纯度检查、浓度检查及功能性实验等。
2.酶:需要的酶主要包括DNA聚合酶,其质量标准应包括DNA聚合酶活性、核酸内切酶活性、热启动能力、热稳定性等;还可能涉及尿嘧啶DNA糖基化酶(UDG/UNG)和逆转录酶,亦应分别对其酶活性等进行评价和验证。
3. dNTP:质量标准应至少包括纯度检查及功能性实验等。
4.若主要原材料为企业自己生产,其生产工艺必须相对稳定,并提交生产工艺验证报告;如主要原材料购自其他供货商,则需提供供货方出具的质量标准、出厂检定报告,以及该原材料到货后的质量检验资料。
5
5.试剂盒的质控体系通过设臵各种试剂盒对照品(质控品)来实现,所有阳性对照品(质控品)的核酸性质应与待测样本的靶核酸性质一致,如同为DNA或RNA。建议对每个反应体系(管)设臵至少一份阳性对照品(质控品),可不包含所有涉及的HPV基因型,但应选择临床较常见的基因型。对照品(质控品)可采用质粒等基因工程产品进行配臵。阴性对照品(质控品)用以对可能存在的交叉污染进行假阳性结果的质控。阴性对照品(质控品)应参与样本核酸的平行提取。
内对照(内标)可以对管内抑制导致的假阴性结果进行质量控制,申请人应对内对照(内标)的引物、探针设计和模板浓度做精确验证,既要保证内标荧光通道呈明显的阳性曲线又要尽量降低对靶基因检测造成的抑制。建议采用人管家基因,而不建议采用外源添加DNA片段,从而监控细胞采集的数量和质量是否达到要求。
(三)主要生产工艺及反应体系的研究资料
1.介绍产品主要生产工艺,可以图表方式表示,并说明主要生产工艺的确定依据。
2.反应原理介绍。
3.详述样本收集液、样本处理方式的选择和设臵。
4.确定最佳反应体系的研究资料,包括酶浓度、引物/探针浓度、dNTP浓度、阳离子浓度及反应各阶段温度、时间、循环数等。
5.不同适用机型的反应条件如果有差异应分别详述。
6.如申报产品包含核酸分离/纯化试剂,应提交对核酸分离/纯化过程进行工艺优化的研究资料。
(四)分析性能评估资料
6
申请人应提交生产者在产品研制阶段对试剂盒进行的所有性能评价的研究资料,对于每项分析性能的评价都应包括具体研究目的、试验方法、可接受标准、试验数据、统计方法等详细资料。有关分析性能验证的背景信息也应在申报资料中有所体现,包括实验地点、适用仪器、试剂规格、批号、临床样本来源等。
分析性能评价的试验方法可以参考相关的美国临床实验室标准化协会批准指南(CLSI-EP)文件或国内有关体外诊断试剂性能评估的指导原则进行。对于此类产品,性能评估中采用参考品或样本的核酸性质(DNA或RNA)应与产品预期检测的靶物质一致;鉴于此类产品的样本采集方法不易标准化,而样本采集过程对检测结果的准确性至关重要,因此,如产品可采用不止一种样本采集方法(包括使用的采集设备和样本收集液),则应针对不同的采集方式分别完成性能评估,并在临床研究中进行同源样本的对比试验,证明不同的样本采集方式不会影响检测结果。鉴于HPV病毒尚不能体外培养,阳性/阴性参考品、检测限及精密度评价样品(除非特别说明)可采用感染HPV的细胞系,也可采用人工克隆或合成的HPV基因组DNA(或转录RNA)。各项性能评价应符合以下要求。
1.核酸分离/纯化性能
在进行靶核酸检测前,应有适当的核酸分离/纯化步骤。该步骤的目的除最大量分离出目的核酸外,还应有相应的纯化作用,尽可能去除PCR抑制物。无论检测试剂是否含有核酸分离/纯化的组分,企业都应结合检测试剂的特性,对配合使用的核酸分离/纯化试剂的提取效率、提取核酸纯度等做充分的验证,提供详细的验证资料。
2.阳性/阴性参考品符合率
无论试剂盒能否进行HPV基因分型,阳性参考品均应针对所
7
有适用的HPV基因型分别设臵,以分别验证各种HPV基因型均可以在适当的浓度被检测到。阴性参考品应考虑检测特异性的评价,适当纳入其他HPV基因型样品和其他病原体样品,应检测为阴性。
3.最低检测限
针对每种不同的HPV基因型分别配制系列稀释的样品进行最低检测限的评价,系列稀释度应能够覆盖大部分检出概率区间(0~100%),可通过概率计算或其他适当方法进行测算选取适当检出率水平的浓度作为最低检测限确定的标准,如95%(n≥
20)或100%的阳性检出率水平。检测限参考品可选择检测限浓度或略高于检测限浓度,并针对不同基因型分别设臵。
4.分析特异性
4.1交叉反应
申请人应针对可在人类生殖道寄生或经性传播的病原体等进行交叉反应验证,用于交叉反应验证的样品,除特别说明外应尽量采用灭活病原体培养物或临床样本。建议在病毒和细菌感染的医学相关水平进行交叉反应的验证,通常,细菌感染的水平为10 CFU/mL或更高,病毒为10 PFU/mL或更高。申请人应详细说明交叉反应样本来源、病原体鉴定和滴度确定的方法和结果。病原体种类主要考虑以下几方面:预期用途不包含的其他基因型HPV(可采用人工克隆或合成的HPV DNA质粒或RNA)、人类生殖道寄生或可经性传播的其他病原体、其他常见病原体。(详见表1)
此外,申请人应针对被检测靶序列进行基因序列比对,并提交比对结果,如有同源性序列则应进行交叉反应验证。
表1 用于交叉反应性研究的病原体(其中标记*的项目为必做项目,其他为推荐项目,申请人可根据自身的情况决定是否还需
其他交叉反应的验证)
8
65
9

4.2干扰试验
应根据所采集样本类型,进行干扰物质验证。建议申请人在每种干扰物质的潜在最大浓度(“最差条件”)条件下进行评价,并至少采用两个浓度水平样品进行干扰试验验证,其中包含临床决定水平。干扰物质的选取应包括:血红蛋白、白细胞、宫颈粘液等。
5.精密度
企业应对精密度指标,如标准差或变异系数等的评价标准做出合理要求。鉴于HPV病毒尚不能体外培养,因此可以采用体外克隆或人工合成的HPV DNA 质粒(或RNA)代替;但模拟样本并不能体现临床样本可能带来的所有变异因素,因此精密度评价中应同时包含若干临床样本,且精密度评价试验应包含核酸分离/纯化步骤。针对本类产品的精密度评价主要包括以下要求。
(1)对可能影响检测精密度的主要变量进行验证,除检测试剂(包括核酸分离/纯化组分)本身的影响外,还应对分析仪、操作者、地点、检测轮次等要素进行相关的验证。
(2)合理的精密度评价周期,例如:为期至少20天的连续检测,每天至少由2人完成不少于2次的完整检测,从而对批内/批间、日内/日间以及不同操作者之间的精密度进行综合评价。
10

如有条件,申请人应选择不同的实验室进行重复试验以对室间精密度进行评价。
(3)用于精密度评价的人工模拟样品和临床样本均应至少包含3个水平:阴性样品、临界阳性样品、(中或强)阳性样品,并根据产品特性设定适当的精密度要求,其中临床样本精密度评价中的每一次检测均应从核酸提取开始。
企业设臵的精密度参考品可仅采用模拟样品,且可以仅包含常见HPV基因型,但每个反应体系(管)均应设臵精密度参考品,并至少设臵一个弱阳性水平。
(五)阳性判断值确定资料
对于此类试剂,阳性判断值即为能够获得理想的临床灵敏度和临床特异性的临界值(Cutoff),对于荧光探针PCR方法即为Ct值的确定资料,对于PCR-点杂交法即为最低检测限(LoD)。建议采用受试者工作特征(ROC)曲线的方式进行相关研究。申请人可选取适当的临床样本进行初步试验以确定阳性判断值,并在后续临床试验中确认其适用性,亦可将此研究纳入下文所述的有关ASC-US人群分流的临床试验中;无论采用何种方式均应明确样本入组标准,并说明实验方案及其合理性。
(六)稳定性研究资料
稳定性研究资料主要涉及两部分内容,申报试剂的稳定性和适用样本的稳定性研究。前者主要包括至少三批样品在实际储存条件下保存至成品有效期后的实时稳定性研究,以及试剂开瓶稳定性、复溶稳定性、运输稳定性及冻融次数限制等研究。后者则是指适用样本的保存条件、保存时间等方面的研究,如样本采集方法不同,则需分别完成稳定性研究。对于此类试剂,如核酸提取液不一定立即进行检测,则还需对核酸提取液的保存条件和稳定性进行研究,如样本保存液不同,亦需分别完成稳定性研究。
11
在稳定性研究中,应选择适当的温度范围,在多个时间点进行评价,申请人应提交有关稳定性研究方案的确定依据、具体的试验方法及详细的研究数据、结论。
试剂稳定性和样本稳定性两部分内容的研究结果均应在说明书【储存条件及有效期】和【样本要求】两项中进行详细说明。
(七)临床试验
临床试验的开展、方案的制定以及报告的撰写等均应符合相关法规及《体外诊断试剂临床试验技术指导原则》(总局20xx年第16号通告)的要求。
1.试验方法
首先,申请人应选择已批准上市、临床普遍认为质量较好的同类产品或选择核酸序列测定方法作为对比方法,采用拟申报产品与之进行比较研究试验,证明本品与已上市产品和/或核酸序列测定方法在HPV核酸检测及基因分型方面的等效性。
病例选择及样本类型:受试者应包含各种临床表现的人群,如:宫颈细胞学检查正常者、宫颈细胞学检查为ASC-US者以及诊断为CIN1、CIN2、CIN3和宫颈浸润癌等的患者,受试者年龄应在<30、30~39、40岁以上年龄段均有分布。样本类型为人宫颈样本,总例数不少于500例。其中每种型别均应具有一定的阳性例数。
如可适用多种样本采集方法,则在临床试验中应于2家以上临床试验机构进行不少于100例同源样本的对比试验,证明不同的样本收集方式不会影响检测结果。
对比试剂:应选取检测基因型一致的可分型HPV核酸检测试剂或核酸序列测定方法。鉴于不同的产品其预期用途涵盖的型别不尽相同,因此应充分考虑对比方法的适用范围和检测性能等,
12
确保其与被考核试剂具有可比性。必要时,可同时选取超过一种对比方法,但应以一种方法为主。
统计学分析:应选择合适的统计学方法对比较研究的检测数据进行合理分析。对于此类试剂的比较研究试验,常选择交叉四格表的形式总结两种方法定性检测结果,计算阳性符合率、阴性符合率和总符合率,并计算95%臵信区间,对定性检测结果进行四格表χ2检验或kappa检验,以考察两种方法检测结果的一致性。
无论被考核试剂是否能够进行基因分型,临床试验中均应分别验证检测试剂对适用的各个基因型HPV的临床检测性能,因此在数据分析中应针对不同基因型HPV分别完成如上所述的统计学分析。
结果差异样本的验证:对于两种方法的检测结果不一致的样本,申请人应选择其他合理的方法进行验证,同时可结合患者的临床病情进行合理分析。
有关核酸序列测定方法的资料要求:临床试验中如涉及核酸序列测定方法,则建议对扩增子进行双向测序。申请人应在临床研究报告中对选用的测序方法做详细介绍,并对委托测序服务的机构(如涉及)资质和选择依据作简要说明。提供以下关于测序部分的详细试验资料,需有临床试验单位的签章确认。
1)测序方法原理、测序仪型号、测序试剂及消耗品的相关信息。
2)测序方法所用引物相关信息,如基因区段选择,分子量、纯度、功能性实验等资料。
3)对所选测序方法的分析性能进行合理验证,尤其是最低检测限的确认,建议将所选测序方法与申报试剂的相关性能进行适
13
当比对分析。
4)测序方法应建立合理的阳性质控品和阴性质控品对临床样本的检测结果进行质量控制。
5)提交有代表性的样本测序图谱及结果分析资料。
其次,申请人还应针对产品的预期用途选择适当的临床试验方法,验证其临床灵敏度和特异性。
(1)针对ASC-US人群分流用途,申请人应在适用于宫颈细胞学检查的女性中,入组宫颈细胞学检查为ASC-US的受试者,应避免选取已确定需进行阴道镜检查人群,以免造成入组人群的倾向性。待宫颈细胞学检查完成后,针对ASC-US人群分别采用拟申报产品和对比试剂进行平行的HPV核酸检测,同时所有ASC-US人群,无论HPV检测结果如何,均应进行阴道镜检查,根据阴道镜检查结果取样进行组织病理学检查。建议采用同一份宫颈细胞样本进行细胞学检查和HPV检测,以避免样本取材不同带来的偏差;而宫颈细胞样本采集与阴道镜检查之间的时间间隔不应过长,建议不超过12周。以阴道镜检查和组织病理学检查结果为金标准,评价拟申报产品和对比试剂的临床灵敏度、临床特异性、阳性预期值、阴性预期值、阳性似然比、阴性似然比。
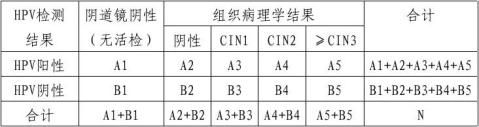
表2 HPV核酸检测在ASC-US人群中对宫颈疾病的灵敏度和特异性评价表
14
针对≥CIN2水平的临床性能评价:
临床灵敏度= (A4+A5)/(A4+A5+B4+B5)
临床特异性= (B1+B2+B3)/(A1+A2+A3+B1+B2+B3)
阳性预期值(PPV)=(A4+A5)/(A1+A2+A3+A4+A5)
阴性预期值(NPV)=(B1+B2+B3)/(B1+B2+B3+B4+B5)
阳性似然比=临床灵敏度/(1-临床特异性)
阴性似然比=(1-临床灵敏度)/临床特异性
针对≥CIN3水平的临床性能评价:
临床灵敏度= A5/(A5+B5);
临床特异性= (B1+B2+B3+B4)/(A1+A2+A3+A4+B1+B2+B3+B4) 阳性预期值(PPV)=A5/(A1+A2+A3+A4+A5)
阴性预期值(NPV)=(B1+B2+B3+B4)/(B1+B2+B3+B4+B5) 阳性似然比=临床灵敏度/(1-临床特异性)
阴性似然比=(1-临床灵敏度)/临床特异性
针对此预期用途的临床评价,选取的对比试剂应具有已批准的相应的预期用途方可。
统计学分析:应按照上述表2的要求统计数据,计算临床灵敏度、临床特异性、阳性预期值、阴性预期值、阳性似然比、阴性似然比,并采用适当的方法计算95%臵信区间,拟申报产品阳性似然比应不低于对比试剂或95%臵信区间高于“2”,阴性似然比应不高于对比试剂,或不高于0.1。
入组人群应尽量在不同的年龄范围均有分布(<30、30-39和40以上),各年龄组受试者例数至少应具有统计学意义。针对不同的年龄组分别计算临床灵敏度、临床特异性、阳性预期值、阴性预期值、阳性似然比、阴性似然比,及其95%臵信区间,分
15
别完成如上所述的统计学分析。
(2)针对宫颈癌辅助筛查用途,入组的受试人群应为无宫颈上皮内病变(NILM)的30岁以上女性,他们在当下罹患宫颈癌的风险均较低,但其中部分人群未来可能会发展为宫颈癌;那么入组时,对受试者实施HPV核酸检测的意义即在于鉴别这部分高危人群。
入组人群应分别接受拟申报产品的HPV检测,记为基础检测数据;然后每年接受随访,随访时间至少持续三年。随访中应对受试者进行宫颈细胞学检查,其中检查结果为正常者继续随访,结果为ASC-US的受试者则应进行阴道镜检查,必要时结合组织病理学检查,结果为≥CIN2的受试者判为“阳性”,并终止随访,其他均应持续至随访终点,最终未发展为CIN2的受试者判为“阴性”。针对HPV基础检测结果为阴性和阳性的受试者分别评价其发展为≥CIN2的绝对风险值和发展为≥CIN3的绝对风险值,计算阳性组相对于阴性组发展为≥CIN2和≥CIN3的相对风险值及95%臵信区间,应具有显著性差异。对于HPV基因分型检测试剂,还应分别评估HPV16+、HPV18+、HPV16和/或18+相对于HPV阴性和相对于其他HPV型别阳性的相对风险,以及其他HPV型别阳性及HPV阳性相对于HPV阴性的相对风险。计算相对风险值的95%臵信区间,其中相对于HPV阴性组的相对风险值应具有显著性差异。
风险值的计算和统计学检验方法可参考如下方法:
16
表3 HPV检测结果和疾病(≥CIN2)状态相关性
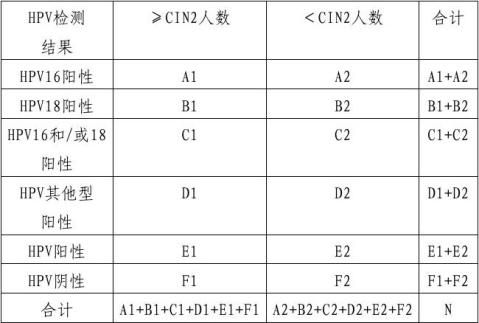
表4 ≥CIN2的风险值计算
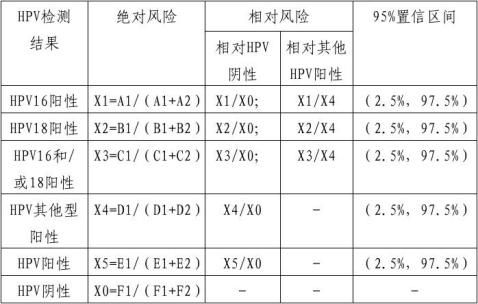
95%臵信区间的计算方法推荐:Altman等人提出的score method或Clopper等人提出Clopper-Pearson Method。
17
统计学检验:分析相对风险值与1是否有显著性差异,95%臵信区间应高于“1”。
此项临床试验的入组人群应尽量在不同的年龄范围均有分布(30-39和40以上),针对各年龄组应分别完成如上数据分析和统计学检验。
(3)针对宫颈癌一线筛查用途,申请人应首先完成上述第
(2)条所述的临床试验,此外按照此项预期用途所述,随机选取宫颈细胞学检查结果未知的女性作为受试人群,所有受试者同时采集两份宫颈细胞样本,分别进行HPV检测和细胞学检查,作为基线检查数据;按照以上第(2)条所述的方法进行年度跟踪随访,至至少三年或活检结果为≥CIN2,统计学分析结果中,HPV+组相对于HPV-组应呈现具有显著性差异的高风险值,NILM组相对于HPV-组应呈现具有显著差异的高风险值。对于HPV基因分型检测试剂,还应分别评估HPV16+、HPV18+、HPV16和/或18+相对于HPV阴性和相对于其他HPV型别阳性的风险,以及其他HPV型别阳性及HPV阳性相对于HPV阴性的风险。此外,申请人还应在获准上市后对入组受试者持续随访,随访总年限不少于6年,考察HPV产品对于罹患宫颈癌的风险评判的意义。
此项临床试验的入组人群同样应在不同的年龄范围均有分布,针对各年龄组(以30岁、40岁为节点)应分别完成如上数据分析和统计学检验。
2.临床试验机构的选择
应选择不少于3家(含3家)临床试验机构,按照相关法规、指导原则的要求开展临床试验。临床试验机构应获得国家食品药品监督管理总局资质认可,其选择应尽量考虑试验用体外诊断试剂的特点和预期用途,综合流行病学背景,使临床试验机构和受
18
试者的选择具有一定的地域代表性。且临床试验机构应具有分子生物学方法检测的优势,实验操作人员应有足够的时间熟悉检测系统的各环节,熟悉评价方案。
3.临床试验方案
开展临床试验前,申请人应与各临床试验机构协商制定统一的、科学合理的临床试验方案,并按照临床试验方案组织制定标准操作规程,并进行验证,以确保临床试验操作在各个临床试验机构之间的一致性。在整个临床试验过程中均应遵循预定的方案,不可随意改动。临床试验应在临床试验机构的实验室内进行,并由本实验室的技术人员操作,申报单位的技术人员除进行必要的技术指导外,不得随意干涉试验进程,尤其是数据收集过程。
试验方案中应确定严格的病例纳入/排除标准,任何已经入选的病例再被排除出临床试验都应记录在案并明确说明原因。在试验操作过程中和判定试验结果时应采用盲法以保证试验结果的客观性。各临床试验机构选用的对比方法应一致,以便进行合理的统计学分析,同时方案中应明确写明对于比较研究试验中测定结果不符的样本进行确认试验的产品或方法。
4.质量控制
临床试验开始前,应进行临床试验的预实验,以熟悉并掌握试验用体外诊断试剂和对比方法的操作、仪器、技术性能等,最大限度控制实验误差。整个试验过程都应处于有效的质量控制下,最大限度保证试验数据的准确性及可重复性。
5.临床试验总结报告撰写
根据16号通告的要求,临床试验报告应该对试验的整体设计及各个关键点给予清晰、完整的阐述,应该对整个临床试验实
19
施过程、结果分析、结论等进行条理分明的描述,并应包括必要的基础数据和统计分析方法。建议在临床总结报告中对以下内容进行详述。
(1)临床试验总体设计及方案描述
① 临床试验的整体管理情况、临床研究单位选择、临床主要研究人员简介等基本情况介绍。
② 病例纳入/排除标准、不同年龄段人群的预期选择例数及标准。
③ 样本类型,样本的收集、处理及保存等。
④ 统计学方法、统计软件、评价统计结果的标准。
(2) 具体的临床试验情况
① 申报试剂和对比试剂的名称、批号、有效期及所用机型等信息。
② 对各研究单位的病例数、年龄分布情况、不同基因型分布情况进行综合,建议以列表或图示方式描述。
③ 质量控制,试验人员培训、仪器日常维护、仪器校准、质控品运行情况。
④ 具体试验过程,样本检测、数据收集、样本长期保存、结果不一致样本的校验等。
(3) 统计学分析
数据处理、差异数据的重新检测或其他合理方法验证以及是否纳入最终数据统计、对异常值或缺失值的处理、研究过程中是否涉及对方案的修改。数据统计分析结果。
(4) 讨论和结论
对总体结果进行总结性描述并简要分析试验结果,对本次临
20
床研究有无特别说明,最后得出临床试验结论。
(八)产品技术要求
申请人应当在原材料质量和生产工艺稳定的前提下,根据申请人产品研制、前期临床评价等结果,依据国家标准、行业标准及有关文献,按照《医疗器械产品技术要求编写指导原则》(总局20xx年第9号通告)的有关要求,编写产品技术要求。
HPV核酸检测及基因分型试剂的产品性能指标应主要包括:物理性状、试剂盒内阴/阳性对照品(质控品)的符合性、阴/阳性参考品符合率、精密度、最低检测限等。阳性参考品主要考察对试剂盒适用范围内不同基因型HPV的检测能力,阴性参考品则重点对申报试剂的分析特异性进行验证。
如果申报试剂已有适用的国家参考品/标准品发布,则申请人应在产品技术要求中提出检测要求。
此类产品按照《办法》的规定归为第三类体外诊断试剂,申请人应按照总局20xx年第9号通告的要求,以附录形式明确主要原材料、生产工艺及半成品要求,附录的编制应符合相关编写规范的要求。
(九)注册检验
根据《办法》的要求,首次申请注册的第三类产品应该在国家食品药品监督管理总局认可的、具有相应承检范围的医疗器械检测机构进行连续3个生产批次样品的注册检验。对于已经有国家标准品、参考品的检测项目,在注册检验时应采用相应的国家标准品、参考品进行注册检验,对于目前尚无国家标准品的、参考品的项目,生产企业应建立自己的参考品体系并提供相应的内部参考品。
(十)产品说明书
21
说明书承载了产品预期用途、标本采集及处理、实验方法、检测结果解释以及注意事项等重要信息,是指导实验室工作人员正确操作、临床医生针对检验结果给出合理医学解释的重要依据,因此,产品说明书是体外诊断试剂注册申报最重要的文件之一。产品说明书的格式应符合《体外诊断试剂说明书编写指导原则》(总局20xx年第17号通告)的要求,境外试剂的中文说明书除格式要求外,其内容应尽量保持与原文说明书的一致性,翻译力求准确且符合中文表达习惯。产品说明书中相关技术内容均应与申请人提交的注册申报资料中的相关研究结果保持一致,如某些内容引用自参考文献,则应以规范格式对此内容进行标注,并单独列明文献的相关信息。
结合17号通告的要求,下面对HPV核酸检测及基因分型试剂说明书的重点内容进行详细说明,以指导注册申报人员更合理地完成说明书编制。
1.【预期用途】
HPV核酸检测及基因分型试剂的临床意义主要在于对妇女罹患宫颈疾病的风险程度提供信息,以便于临床医生结合病人的其他检查结果进行更加准确的疾病判断和有效的患者管理。
申请人应根据相关临床研究结果确定产品的预期用途。一般的,此类产品预期用途描述包含以下几方面:
(1)该产品用于体外定性检测女性宫颈样本(如宫颈脱落细胞样本)中高危型人乳头瘤病毒(HPV)(列出具体能够检测的基因型)核酸(明确检测靶物质,如DNA、RNA)。明确该产品是否能够鉴别HPV基因型。
(2)该类产品主要用于宫颈癌筛查和相关患者分流及辅助管理,即:
22
①用于筛查子宫颈细胞学检查为ASC-US(意义未确定的非典型鳞状上皮细胞)结果的患者,以确定阴道镜检查的需要;
②对于30岁及以上的女性,用于辅助子宫颈细胞学检查以筛查是否有高危型HPV感染,此检测联合细胞学病史的评估、其他危险因子以及专业的指导方案可被用于指导患者的管理;
③对于某年龄段(根据临床试验结果而定)女性,用于筛查是否有高危型HPV感染,此检测联合细胞学病史的评估、其他危险因子以及专业的指导方案可被用于指导患者的管理。
未做相关临床试验的产品应在此项下声明:由于未做相关验证,本产品不能用于相关临床预期用途(按照如上项目描述)。
(3)申请人应在此项下强调:
①如申报产品不包含上述第(2)③条所述的预期用途,则申请人应声明:此检测不能独立或优先于宫颈细胞学检查应用,不推荐在任何年龄段的人群中单独使用本检测进行宫颈癌筛查;此方法不能代替宫颈细胞学检查。
②年龄<30岁的女性中,HPV感染率很高,同时自主清除率也很高,因此对这部分人群,如宫颈细胞学检查正常则不应进行HPV检测,或参照上述第(2)③条所述进行筛查。
③本试剂检测结果应结合宫颈细胞学检查及其他相关医学检查结果进行综合分析,不得单独作为患者管理的依据。
(4)此外申请人还应就以下内容进行简要介绍:
①临床背景的介绍,包括病原体生物学特征,基因型划分,感染后的临床症状及该检测的临床意义等。着重说明HPV高危型感染与宫颈癌的相关性,描述应客观、科学、全面。
②说明申报产品选择HPV基因型的依据和考虑。原则上建议按照WHO IARC的推荐选择高危型16、18、31、33、35、39、45、
23
51、52、56、58、59、66、68、73作为靶基因型,并采取至少包括16、18型在内的多基因型联合检测的设计方式,以保证该产品用于宫颈癌筛查及风险评估的能力。不建议对低危型HPV进行核酸检测。
2.【检验原理】
详细说明试剂盒技术原理,及核酸分离/纯化方法、原理。说明检测的靶基因座位、序列长度等;介绍引物及探针设计、不同样品反应体系(管)组合、对照品(质控品)设臵及荧光信号标记等。如添加了相关的防污染组分(如尿嘧啶DNA糖基化酶,即UDG/UNG等),也应对其作用机理作适当介绍。
3.【主要组成成份】
详细说明试剂盒内各组分的名称、数量、成分、浓度等信息,如含有生物源性物质,应说明其生物学来源、活性及其他特性;说明不同批号试剂盒中各组分是否可以互换。
试剂盒中不包含但对该项检测必须的组分,应列出相关试剂的生产企业、产品名称、货号以及医疗器械注册证号(如有)等详细信息。当试剂盒中不包含用于核酸分离/纯化的试剂组分时,应在此注明经验证后推荐配合使用的商品化核酸分离/纯化试剂盒的如上信息。
4.【储存条件及有效期】
试剂盒的效期稳定性、开瓶稳定性、复溶稳定性、运输稳定性、冻融次数要求等。应与相应的稳定性研究结论一致。
5.【适用仪器】
所有适用的仪器型号,并提供与仪器有关的重要信息以指导用户操作。
6.【样本要求】
24
明确适用的样本类型。并详细描述样本采集及预处理要求、运输要求、保存条件及期限等。特别是细胞样本采集所需设备及保存液,需特别明确供应商及注册证号(或货号)。有关描述均应建立在相关性能评价及稳定性研究的基础上。
样本的取材及处理方式等若有通用的技术规范或指南,则应遵循,并在此处引用。
7.【检验方法】
详细说明实验操作的各个步骤,包括:
7.1试剂配制方法、注意事项。
7.2核酸分离/纯化的条件、步骤及注意事项。对照品(质控品)参与样本核酸的平行提取的要求等。
7.3扩增反应前准备:各组分加样体积、顺序、相关注意事项等。
7.4逆转录过程(如涉及)的温度和时间设臵、PCR各阶段的温度、时间设臵、循环数设臵及相关注意事项。
7.5仪器设臵:特殊参数,待测基因、内标和对照品的荧光通道选择等。
7.6质量控制:说明对照品(质控品)的检测要求。
8.【阳性判断值】
简要总结阳性判断值研究方法及结论。
9.【检验结果的解释】
结合对照品(质控品)以及样本管中靶基因和内标的检测结果,对所有可能出现的结果组合及相应的解释进行详述。如存在检测灰区,应对灰区结果的处理方式一并详述。
10.【检验方法的局限性】
应至少包括如下描述:
25
(1)本试剂检测结果应结合宫颈细胞学检查及其他相关医学检查结果进行综合分析,不得单独作为患者管理的依据。
(2)阴性结果不能完全排除HPV感染,样本中靶基因浓度低于检测限亦可造成阴性结果。不合理的样本采集、转运及处理、以及不当的试验操作和实验环境均有可能导致假阴性或假阳性结果。
11.【产品性能指标】
详述以下性能指标:
(1)对相应国家参考品(如有)检测的符合情况。
(2)最低检测限:说明针对各种HPV基因型的最低检出浓度,并简单介绍最低检测限的确定方法。
(3)企业内部阳性/阴性参考品符合率,阳性/阴性参考品的组成、来源、浓度梯度设臵以及评价标准等信息。
(4)精密度:建议详细描述针对各种HPV基因型,采用不同来源的样本(如人工模拟样本和临床样本)在各个浓度水平进行的精密度评价结果,可采用列表形式描述。
(5)分析特异性:建议以列表方式说明验证的其他HPV基因型、相关病原体等的交叉反应性及其验证浓度水平。总结潜在干扰物质的评价浓度水平及干扰情况。
(6)简要总结临床试验结论。
12.【注意事项】
应至少包括以下内容:
(1)如该产品含有人源或动物源性物质,应给出生物安全性的警告。
(2)临床实验室应严格按照《医疗机构临床基因扩增实验室管理办法》(卫办医政发?2010?194号或现行有效版本)等
26
有关分子生物学实验室、临床基因扩增实验室的管理规范执行。
(3)强调产品性能仅针对宫颈上皮细胞样本及【样本要求】项下说明的样本采集和处理方法(包括样本采集液等)进行了验证,其他样本类型或样本采集、处理方法不能保证产品性能。
四、名词解释
1. PCR-荧光探针法
在PCR过程中利用荧光标记的特异性探针,对PCR产物进行标记跟踪,释放的荧光能量的变化直接反映出PCR扩增产物量的变化,并通过对荧光的采集和分析以达到对原始模板量进行分析的PCR。
2.分析特异性 analytical specificity
测量程序只测量被测量物的能力。分析特异性用于描述检测程序在样本中有其他物质存在时只测量被测量物的能力。通常以一个被评估的潜在干扰物清单来描述,并给出在特定医学相关浓度值水平的分析干扰程度。
注:潜在干扰物包括干扰物和交叉反应物。
3.精密度 precision
在规定条件下,相互独立的测试结果之间的一致程度。精密度的程度是用统计学方法得到的测量不精密度的数字形式表示,如标准差(SD)和变异系数(CV)。
4.检测限 detection limit, limit of detection
样品中以一定概率可被声明与零有差异的被测量的最低值。
5.阈值循环数 cycle threshold, Ct
实时监测扩增过程中,反应管内的荧光信号到达指数扩增时经历的循环周期数。主要的计算方式是以扩增过程前3到15个循环的荧光值的10倍标准差为阈值,当荧光值超过阈值时的循
27
环数则为阈值循环数(Ct)。
6.内对照(内标) internal control
在同一反应管中与靶序列共同扩增的一段非靶序列分子,其目的是鉴别仪器故障、试剂因素、聚合酶活性因素或样本中存在抑制物等造成的结果不理想的原因。
7.意义未确定的非典型鳞状上皮细胞(ASC-US)
意义未确定的非典型鳞状上皮细胞指不能肯定其形态特征及病变性质的形态异常的鳞状上皮细胞。
8.宫颈上皮内瘤变(CIN)
是一组病变的统称,包括宫颈不典型增生和原位癌,为宫颈浸润癌的癌前期病变。此类病变仍限于宫颈上皮层内,未穿透基底膜,无间质浸润。
五、参考文献
1. 李金明.实时荧光PCR技术,第一版.人民军医出版
社,2007
2. Guidance for Industry and FDA Staff:Establishing the Performance Characteristics of In Vitro Diagnostic Devices for the Detection or Detection and Differentiation of Human Papillomaviruses
3. Munoz N, Bosch FX, de Sanjose S, Herrero R, Castellsague X, Shah KV, Snijders PJ, Meijer CJ.
Epidemiologic Classification of Human Papillomavirus Types Associated with Cervical Cancer. 2003. New England Journal of Medicine 348:518–527
4. HPV handbook
5. Mark H. Stoler, MD, Philip E. Castle, PhD, MPH, Diane
28
Solomon, MD, and Mark Schiffman, MD, MPH. The Expanded Use of HPV Testing in Gynecologic Practice per ASCCP-Guided Management Requires the Use of Well-Validated Assays American Society for Clinical Pathology. 2007;127:335-337
6.ACS-ASCCP-ASCP Screening Guidelines for the
Prevention and Early Detection of Cervical Cancer. Debbie Saslow, PhD, etc.
7.Munoz N, Bosch FX, de Sanjose S, Herrero R,
Castellsague X, Shah KV, Snijders PJ, Meijer CJ. Epidemiologic Classification of Human Papillomavirus Types Associated with Cervical Cancer. 2003. New England Journal of Medicine 348:518–527
8. Khan MJ, Castle PE, Lorincz AT, Wacholder S, Sherman M, Scott DR, Rush BB,Glass, AG, Schiffman M. The elevated 10-year risk of cervical precancer and cancer in women with human papillomavirus (HPV) type 16 or 18 and the possible utility of type-specific HPV testing in clinical practice. Journal of the National Cancer Institute. 2005; 97(14):1072-79.
9. 丰有吉,沈铿。妇产科学(第二版)。人民卫生出版社,2010
10. Schiffman M, Clifford G, Buonaguro F.
Classification of weakly carcinogenic human
papillomavirus types; addressing the limits of
epidemiology at the borderline. Infectious Agents and Cancer. 2009; 4:1-8.
29
11.彭文伟.传染病学,第五版.人民卫生出版社,2001
12.刘艳芳,张勇建,苏明.临床病毒学检验.军事医学科学出版社,2009
30
-
开展人乳头瘤病毒检测的可行性报告
开展人乳头瘤病毒检测的可行性报告一基本情况在全球范围内每年约有20多万女性死于宫颈癌在发展中国家宫颈癌则属于常见多发的妇科肿瘤排行…
-
人乳头瘤病毒分型检测应用于宫颈癌筛查研究进展
人乳头瘤病毒分型检测应用于宫颈癌筛查研究进展摘要关键词人乳头瘤病毒宫颈癌基因型HRHPV持续性感染宫颈癌位于全球妇女恶性肿瘤发病率…
-
7.人乳头瘤病毒核酸分型检测-透景
人乳头瘤病毒核酸分型检测标准操作规程1IntendedUse目的通过病毒核酸扩增定性检测人体宫颈脱落细胞中人乳头瘤病毒分型2Sph…
- 5.HPV基因分型检测项目
-
4-HPV基因分型检测的意义
凯普生物科技有限公司HPV基因分型检测的意义1HPV检测作为初筛手段可浓缩高风险人群比通常采用的细胞学检测更有效可根据感染的HPV…
-
人类乳头瘤病毒(HPV)的检测方法
人类乳头瘤病毒HPV的检测方法全网发布20xx06232123发表者陈继明访问人次10778摘要人类乳头瘤病毒HPV与宫颈癌的发生…